–ú–ł—Ö–į–ł–Ľ –Į—Ö–ļ–ł–Ĺ–ī. –ö–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā: –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –Ĺ–Ķ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–į –≤–ĺ –≤—Ā–Ķ–ľ –ľ–ł—Ä–Ķ

–ü—Ä–Ķ–ī–Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł–Ķ, —á—ā–ĺ —Ä–Ķ–į–Ľ—Ć–Ĺ–į—Ź —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź–Ķ—ā –Ĺ–Ķ –Ī–ĺ–Ľ–Ķ–Ķ 50%, —Ā–ī–Ķ–Ľ–į–Ĺ–ĺ –Ĺ–į –ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–ł–ł –į–Ĺ–į–Ľ–ł–∑–į —Ā–ł–Ľ—Ć–Ĺ–ĺ–≥–ĺ –Ņ–ĺ–ī—ä–Ķ–ľ–į –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –≤ –Ĺ–ĺ—Ź–Ī—Ä–Ķ-–ī–Ķ–ļ–į–Ī—Ä–Ķ 2021 –≥. –≤ —Ä—Ź–ī–Ķ —Ā—ā—Ä–į–Ĺ –ē–≤—Ä–ĺ–Ņ—č –ł –°–Ķ–≤–Ķ—Ä–Ĺ–ĺ–Ļ –ź–ľ–Ķ—Ä–ł–ļ–ł —Ā–ĺ —Ā—ā–Ķ–Ņ–Ķ–Ĺ—Ć—é –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł 60-80%. –Ę–į–ļ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –Ĺ–Ķ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–į –ī–Ľ—Ź –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź –Ņ–ĺ—Ä–ĺ–≥–į –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į 60-65%, –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ–≥–ĺ –ī–Ľ—Ź –Ņ—Ä–Ķ–ļ—Ä–į—Č–Ķ–Ĺ–ł—Ź —ć–Ņ–ł–ī–Ķ–ľ–ł–ł.¬†–ü—Ä–ł–≤–Ķ–ī–Ķ–Ĺ—č –ī–į–Ĺ–Ĺ—č–Ķ, –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–į—é—Č–ł–Ķ –Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł–Ķ, —á—ā–ĺ —ć—ā–ĺ—ā –Ņ–ĺ—Ä–ĺ–≥ —É–∂–Ķ –ī–ĺ—Ā—ā–ł–≥–Ĺ—É—ā –≤ —Ä—Ź–ī–Ķ –ī—Ä—É–≥–ł—Ö —Ā—ā—Ä–į–Ĺ –Ņ—Ä–ł –Ĺ–ł–∑–ļ–ĺ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –∑–į —Ā—á–Ķ—ā –Ķ—Ā—ā–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į –Ņ–ĺ—Ā–Ľ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź.
–£—Ā–Ľ–ĺ–≤–Ĺ–į—Ź –Ņ–į–Ĺ–ī–Ķ–ľ–ł—Ź –ī–Ľ—Ź —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ –ĺ–Ņ–į—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł
–ü–ĺ–Ĺ—Ź—ā–ł–Ķ –Ņ–į–Ĺ–ī–Ķ–ľ–ł–ł –Ĺ–Ķ –ł–ľ–Ķ–Ķ—ā –ĺ–ī–Ĺ–ĺ–∑–Ĺ–į—á–Ĺ–ĺ–≥–ĺ –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–ł—Ź. –Ē–Ľ—Ź –≥—Ä–ł–Ņ–Ņ–į –ł –ě–†–í–ė –Ņ—Ä–ł–Ĺ—Ź—ā –Ņ–ĺ—Ä–ĺ–≥ 5% –ĺ–ī–Ĺ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤–ĺ –≤—Ā–Ķ–ľ –ľ–ł—Ä–Ķ. –Ē–Ľ—Ź –ĺ–Ņ–į—Ā–Ĺ—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ —ć—ā–ĺ—ā –Ņ–ĺ—Ä–ĺ–≥ –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć —Ā–Ĺ–ł–∂–Ķ–Ĺ –ł –Ņ–į–Ĺ–ī–Ķ–ľ–ł—Ź –ĺ–Ī—ä—Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ņ–ĺ —Ä–Ķ—ą–Ķ–Ĺ–ł—é –í–ě–ó.
–ö–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–į—Ź –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—Ź –Ĺ–Ķ –ĺ—ā–Ĺ–ĺ—Ā–ł—ā—Ā—Ź –ļ —á–ł—Ā–Ľ—É –ĺ—Ā–ĺ–Ī–ĺ –ĺ–Ņ–į—Ā–Ĺ—č—Ö ‚Äď —Ā–Ņ–ł—Ā–ĺ–ļ —ā–į–ļ–ł—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ļ –ī–Ľ—Ź –†–ĺ—Ā—Ā–ł–ł –ľ–ĺ–∂–Ĺ–ĺ –Ĺ–į–Ļ—ā–ł –Ĺ–į —Ā–į–Ļ—ā–Ķ –†–ĺ—Ā–Ņ–ĺ—ā—Ä–Ķ–Ī–Ĺ–į–ī–∑–ĺ—Ä–į:
–ě—Ā–ĺ–Ī–ĺ –ĺ–Ņ–į—Ā–Ĺ—č–Ķ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł –ī–Ľ—Ź –†–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ĺ–Ļ –§–Ķ–ī–Ķ—Ä–į—Ü–ł–ł
–ě–Ĺ –≤–ļ–Ľ—é—á–į–Ķ—ā —Ā–Ľ–Ķ–ī—É—é—Č–ł–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź:
-
—á—É–ľ–į;
-
—Ö–ĺ–Ľ–Ķ—Ä–į;
-
–Ĺ–į—ā—É—Ä–į–Ľ—Ć–Ĺ–į—Ź –ĺ—Ā–Ņ–į;
-
–∂–Ķ–Ľ—ā–į—Ź –Ľ–ł—Ö–ĺ—Ä–į–ī–ļ–į;
-
—Ā–ł–Ī–ł—Ä—Ā–ļ–į—Ź —Ź–∑–≤–į;
-
—ā—É–Ľ—Ź—Ä–Ķ–ľ–ł—Ź.
–ü–ĺ —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł—é –Ĺ–į 28 –ī–Ķ–ļ–į–Ī—Ä—Ź 2021 –≥., 13:56 GMT (–Ĺ–į –ľ–ĺ–ľ–Ķ–Ĺ—ā –Ĺ–į–Ņ–ł—Ā–į–Ĺ–ł—Ź –ī–į–Ĺ–Ĺ–ĺ–Ļ —Ā—ā–į—ā—Ć–ł), –Ņ–ĺ—á—ā–ł –∑–į 2 –≥–ĺ–ī–į –ĺ–Ī—Č–Ķ–Ķ —á–ł—Ā–Ľ–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ķ–Ļ —Ā–ĺ—Ā—ā–į–≤–ł–Ľ–ĺ 282¬†034¬†726 —á–Ķ–Ľ–ĺ–≤–Ķ–ļ, –ł–Ľ–ł 3,62% –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł—Ź –ó–Ķ–ľ–Ľ–ł. –ú–į–ļ—Ā–ł–ľ—É–ľ –Ņ–ĺ –Ņ–ĺ–ļ–į–∑–į—ā–Ķ–Ľ—é –ĺ–ī–Ĺ–ĺ–≤—Ä–Ķ–ľ–Ķ–Ĺ–Ĺ–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ĺ–į–Ī–Ľ—é–ī–į–Ľ—Ā—Ź 27.12.2021, –ĺ–Ĺ —Ā–ĺ—Ā—ā–į–≤–ł–Ľ 25¬†384¬†131 —á–Ķ–Ľ–ĺ–≤–Ķ–ļ –ł–Ľ–ł 0,326% –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł—Ź –ó–Ķ–ľ–Ľ–ł. –≠—ā–ĺ –ī–į–Ľ–Ķ–ļ–ĺ –ī–ĺ —É—Ä–ĺ–≤–Ĺ—Ź –Ņ–į–Ĺ–ī–Ķ–ľ–ł–ł –ī–Ľ—Ź –≥—Ä–ł–Ņ–Ņ–į –ł –ě–†–í–ė.
–ü—Ä–ł —ć—ā–ĺ–ľ –ĺ—ā –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł —É–ľ–Ķ—Ä–Ľ–ĺ 5¬†425¬†837 —á–Ķ–Ľ–ĺ–≤–Ķ–ļ, –ł–Ľ–ł 1,92% –ĺ—ā –ĺ–Ī—Č–Ķ–≥–ĺ —á–ł—Ā–Ľ–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö. –≠—ā–ĺ –ĺ–Ī—č—á–Ĺ—č–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –∂–Ķ—Ā—ā–ļ–ĺ–≥–ĺ –ě–†–í–ė. –Ě–Ķ —ā—Ź–Ĺ–Ķ—ā –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–į—Ź –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—Ź –Ĺ–į –ĺ–Ņ–į—Ā–Ĺ—É—é, —Ö–ĺ—ā—Ź –í–ě–ó –ł –ĺ–Ī—ä—Ź–≤–ł–Ľ –Ķ–Ķ —ā–į–ļ–ĺ–≤–ĺ–Ļ –ł –ĺ–Ī—ä—Ź–≤–ł–Ľ –Ņ–į–Ĺ–ī–Ķ–ľ–ł—é. –ú–ĺ–∂–Ĺ–ĺ —Ā–ļ–į–∑–į—ā—Ć, —á—ā–ĺ —ć—ā–ĺ —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ –ĺ–Ņ–į—Ā–Ĺ–į—Ź –ł–Ĺ—Ą–Ķ–ļ—Ü–ł—Ź, –ī–Ľ—Ź –ļ–ĺ—ā–ĺ—Ä–ĺ–Ļ –ĺ–Ī—ä—Ź–≤–Ľ–Ķ–Ĺ–į —É—Ā–Ľ–ĺ–≤–Ĺ–į—Ź –Ņ–į–Ĺ–ī–Ķ–ľ–ł—Ź.
–ź–Ĺ–į–Ľ–ł–∑ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ķ–Ļ –ī–Ľ—Ź 30 —Ā—ā—Ä–į–Ĺ –ľ–ł—Ä–į, –ł–ľ–Ķ—é—Č–ł—Ö –Ĺ–į–ł–Ī–ĺ–Ľ—Ć—ą–Ķ–Ķ –ĺ–Ī—Č–Ķ–Ķ —á–ł—Ā–Ľ–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö
–í —Ā–Ľ–Ķ–ī—É—é—Č–Ķ–Ļ —ā–į–Ī–Ľ–ł—Ü–Ķ –Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ—č –ī–į–Ĺ–Ĺ—č–Ķ –Ņ–ĺ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ķ–Ļ –ī–Ľ—Ź 30 —Ā—ā—Ä–į–Ĺ –ľ–ł—Ä–į, –ł–ľ–Ķ—é—Č–ł—Ö –Ĺ–į–ł–Ī–ĺ–Ľ—Ć—ą–Ķ–Ķ –ĺ–Ī—Č–Ķ–Ķ —á–ł—Ā–Ľ–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –∑–į 2020-2021 –≥–≥. –í —Ü–Ķ–Ľ–ĺ–ľ –Ĺ–į —ć—ā–ł —Ā—ā—Ä–į–Ĺ—č –Ņ—Ä–ł—Ö–ĺ–ī–ł—ā—Ā—Ź –Ī–ĺ–Ľ–Ķ–Ķ 80% –ĺ—ā –ĺ–Ī—Č–Ķ–≥–ĺ —á–ł—Ā–Ľ–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –≤ –ľ–ł—Ä–Ķ, –ł –Ņ–ĺ—ć—ā–ĺ–ľ—É –≤—č–≤–ĺ–ī—č –ī–Ľ—Ź —ć—ā–ł—Ö —Ā—ā—Ä–į–Ĺ –ľ–ĺ–∂–Ĺ–ĺ —Ä–į—Ā–Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ–ł—ā—Ć –Ĺ–į –≤–Ķ—Ā—Ć –ľ–ł—Ä.
–Ē–į–Ĺ–Ĺ—č–Ķ –Ņ–ĺ –ĺ–Ī—Č–Ķ–ľ—É —á–ł—Ā–Ľ—É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ł —á–ł—Ā–Ľ—É –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł (–Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–Ķ–Ķ –∑–ī–Ķ—Ā—Ć –ł–ľ–Ķ–Ĺ—É–Ķ—ā—Ā—Ź –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā—Ć—é), –į —ā–į–ļ–∂–Ķ –≤—Ā–Ķ –Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ–Ĺ—č–Ķ –≥—Ä–į—Ą–ł–ļ–ł –≤–∑—Ź—ā—č —Ā —Ā–į–Ļ—ā–į:
–ě—ā—ā—É–ī–į –∂–Ķ –≤–∑—Ź—ā–į —á–ł—Ā–Ľ–Ķ–Ĺ–Ĺ–ĺ—Ā—ā—Ć –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł—Ź —Ā—ā—Ä–į–Ĺ.
–Ē–į–Ĺ–Ĺ—č–Ķ –Ņ–ĺ —á–ł—Ā–Ľ—É –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö (–≤–Ķ–∑–ī–Ķ 2 –ī–ĺ–∑–į–ľ–ł –ī–Ľ—Ź –Ņ–ĺ–Ľ–Ĺ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł) –≤–∑—Ź—ā—č —Ā —Ā–į–Ļ—ā–į:
GOGOV –°—ā–į—ā–ł—Ā—ā–ł–ļ–į –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ĺ—ā –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į
–°—ā–Ķ–Ņ–Ķ–Ĺ—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł —Ä–į—Ā—Ā—á–ł—ā–į–Ĺ–į –Ņ–ĺ —ć—ā–ł–ľ –ī–į–Ĺ–Ĺ—č–ľ.
–Ę–į–Ī–Ľ–ł—Ü–į
 
 
 
 
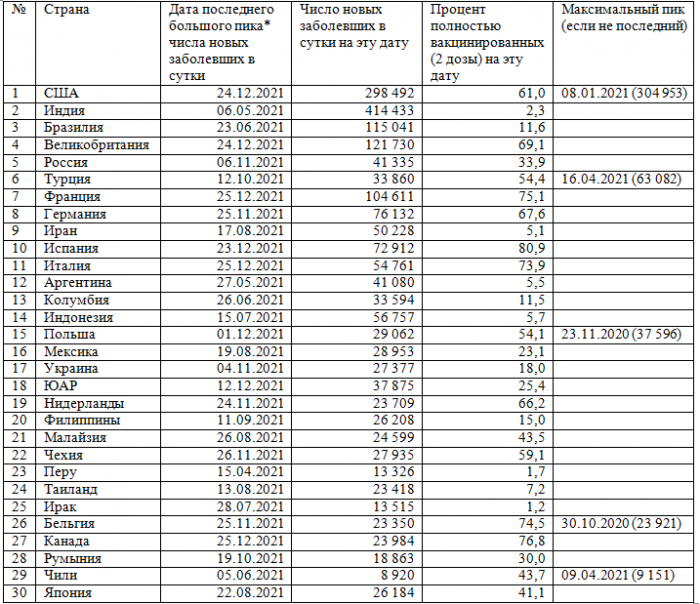
 
 
 
 
–ü–ĺ—Ä—Ź–ī–ĺ–ļ —Ā—ā—Ä–į–Ĺ ‚Äď –Ņ–ĺ —É–Ī—č–≤–į–Ĺ–ł—é –ĺ–Ī—Č–Ķ–≥–ĺ —á–ł—Ā–Ľ–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö
* –ü–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ļ –Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ –Ņ–ł–ļ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ľ–į–ļ—Ā–ł–ľ–į–Ľ—Ć–Ĺ—č–ľ, –Ķ—Ā–Ľ–ł –ł–Ĺ–ĺ–Ķ –Ĺ–Ķ —É–ļ–į–∑–į–Ĺ–ĺ –≤ –ļ–ĺ–Ľ–ĺ–Ĺ–ļ–Ķ ¬ę–ú–į–ļ—Ā–ł–ľ–į–Ľ—Ć–Ĺ—č–Ļ –Ņ–ł–ļ¬Ľ.
–°–Ņ–į–ī –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –Ņ—Ä–ł –Ĺ–ł–∑–ļ–ĺ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł
–í 11 —Ā—ā—Ä–į–Ĺ–į—Ö –ľ–ł—Ä–į –ł–∑ 30 —Ä–į—Ā—Ā–ľ–ĺ—ā—Ä–Ķ–Ĺ–Ĺ—č—Ö –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł–Ļ –ľ–į–ļ—Ā–ł–ľ–į–Ľ—Ć–Ĺ—č–Ļ –Ņ–ł–ļ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –Ņ–ĺ —á–ł—Ā–Ľ—É –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –Ī—č–Ľ –Ņ—Ä–ĺ–Ļ–ī–Ķ–Ĺ –≤–ĺ 2-3 –ļ–≤. 2021 –≥. –ü–ĺ—Ā–Ľ–Ķ –Ĺ–Ķ–≥–ĺ –ī–ĺ –Ĺ–į—Ā—ā–ĺ—Ź—Č–Ķ–≥–ĺ –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł —ā–į–ľ –Ĺ–Ķ –Ī—č–Ľ–ĺ –Ī–ĺ–Ľ—Ć—ą–ł—Ö –Ņ–ĺ–ī—ä–Ķ–ľ–ĺ–≤. –ė –≤—Ā–Ķ —ć—ā–ł —Ā—ā—Ä–į–Ĺ—č –ĺ—ā–Ĺ–ĺ—Ā—Ź—ā—Ā—Ź –ļ —ā—Ä–Ķ—ā—Ć–Ķ–ľ—É –ľ–ł—Ä—É:
–ė–Ĺ–ī–ł—Ź, –Ď—Ä–į–∑–ł–Ľ–ł—Ź, –ė—Ä–į–Ĺ, –ź—Ä–≥–Ķ–Ĺ—ā–ł–Ĺ–į, –ö–ĺ–Ľ—É–ľ–Ī–ł—Ź, –ė–Ĺ–ī–ĺ–Ĺ–Ķ–∑–ł—Ź, –ú–Ķ–ļ—Ā–ł–ļ–į, –§–ł–Ľ–ł–Ņ–Ņ–ł–Ĺ—č, –ü–Ķ—Ä—É, –Ę–į–ł–Ľ–į–Ĺ–ī, –ė—Ä–į–ļ (–Ņ–ĺ—Ä—Ź–ī–ĺ–ļ —Ā—ā—Ä–į–Ĺ –∑–ī–Ķ—Ā—Ć –ł –ī–į–Ľ–Ķ–Ķ ‚Äď –Ņ–ĺ —É–Ī—č–≤–į–Ĺ–ł—é –ĺ–Ī—Č–Ķ–≥–ĺ —á–ł—Ā–Ľ–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö).
–ü—Ä–ł —ć—ā–ĺ–ľ —Ā—ā–Ķ–Ņ–Ķ–Ĺ—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –≤ —ć—ā–ł—Ö —Ā—ā—Ä–į–Ĺ–į—Ö –≤ –ľ–ĺ–ľ–Ķ–Ĺ—ā –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź –Ņ–ł–ļ–į –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł —Ā–ĺ—Ā—ā–į–≤–ł–Ľ–į –ĺ—ā 1,2% (–ė—Ä–į–ļ) –ī–ĺ 23,1% (–ú–Ķ–ļ—Ā–ł–ļ–į). –í —ā–ĺ–ľ —á–ł—Ā–Ľ–Ķ –≤ –ė–Ĺ–ī–ł–ł (2 –ľ–Ķ—Ā—ā–ĺ –≤ –ľ–ł—Ä–Ķ –Ņ–ĺ –ĺ–Ī—Č–Ķ–ľ—É —á–ł—Ā–Ľ—É –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö) ‚Äď –Ņ—Ä–ł 2,3%, –≤ –Ď—Ä–į–∑–ł–Ľ–ł–ł (3 –ľ–Ķ—Ā—ā–ĺ) ‚Äď –Ņ—Ä–ł 11,6%.
–í 4 –ļ–≤. 2021 –≥. –ļ —Ā—ā—Ä–į–Ĺ–į–ľ, –Ņ—Ä–ĺ—ą–Ķ–ī—ą–ł–ľ –Ņ–ł–ļ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –Ņ—Ä–ł –Ĺ–Ķ–≤—č—Ā–ĺ–ļ–ĺ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł, –ī–ĺ–Ī–į–≤–ł–Ľ–ł—Ā—Ć –Ķ—Č–Ķ –ī–≤–Ķ ‚Äď –£–ļ—Ä–į–ł–Ĺ–į, –≥–ī–Ķ –Ņ–ł–ļ –Ī—č–Ľ –Ņ—Ä–ĺ–Ļ–ī–Ķ–Ĺ 04.11.2021 –Ņ—Ä–ł —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł 18,0%, –ł –ģ–ź–† ‚Äď 12.12.2021 –Ņ—Ä–ł 25,4%.
–ē—Č–Ķ 5 —Ā—ā—Ä–į–Ĺ, –†–ĺ—Ā—Ā–ł—Ź, –ú–į–Ľ–į–Ļ–∑–ł—Ź, –†—É–ľ—č–Ĺ–ł—Ź, –ß–ł–Ľ–ł, –Į–Ņ–ĺ–Ĺ–ł—Ź, –Ņ—Ä–ĺ—ą–Ľ–ł –Ņ–ł–ļ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –Ņ—Ä–ł –Ĺ–Ķ –ĺ—á–Ķ–Ĺ—Ć –Ī–ĺ–Ľ—Ć—ą–ł—Ö –∑–Ĺ–į—á–Ķ–Ĺ–ł—Ź—Ö —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł ‚Äď –ĺ—ā 30,0% (–†—É–ľ—č–Ĺ–ł—Ź) –ī–ĺ 43,7% (–ß–ł–Ľ–ł). –ß–ł–Ľ–ł, –ú–į–Ľ–į–Ļ–∑–ł—Ź, –Į–Ņ–ĺ–Ĺ–ł—Ź ‚Äď –≤–ĺ 2-3 –ļ–≤. 2021 –≥., –†—É–ľ—č–Ĺ–ł—Ź 19.10.2021, –†–ĺ—Ā—Ā–ł—Ź 06.11.2021 –Ņ—Ä–ł —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł 33,9%.
–°—É–ľ–ľ–į—Ä–Ĺ–ĺ —ć—ā–ĺ 18 —Ā—ā—Ä–į–Ĺ –ł–∑ 30 —Ä–į—Ā—Ā–ľ–ĺ—ā—Ä–Ķ–Ĺ–Ĺ—č—Ö.
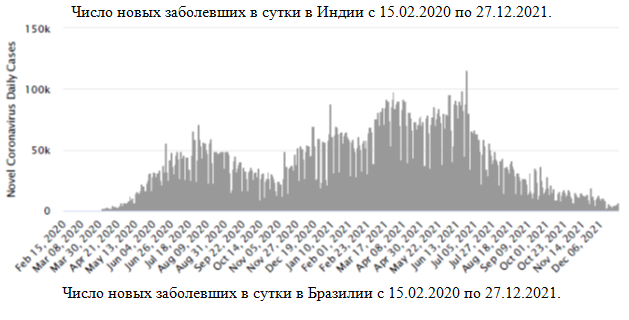
–ď—Ä–į—Ą–ł–ļ–ł –ī–Ľ—Ź –ė–Ĺ–ī–ł–ł –ł –Ď—Ä–į–∑–ł–Ľ–ł–ł
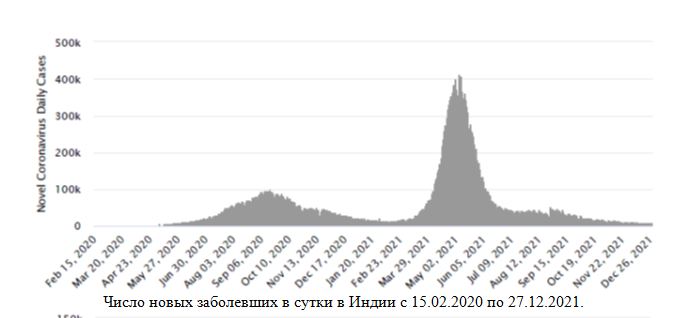
–Ē–Ľ—Ź –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł–ł –Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ—č –≥—Ä–į—Ą–ł–ļ–ł —á–ł—Ā–Ľ–į –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –ī–Ľ—Ź –ė–Ĺ–ī–ł–ł –ł –Ď—Ä–į–∑–ł–Ľ–ł–ł ‚Äď —Ā—ā—Ä–į–Ĺ —Ā —Ā–į–ľ—č–ľ –Ī–ĺ–Ľ—Ć—ą–ł–ľ –ĺ–Ī—Č–ł–ľ —á–ł—Ā–Ľ–ĺ–ľ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ł–∑ —É–ļ–į–∑–į–Ĺ–Ĺ—č—Ö –≤ –Ņ—Ä–Ķ–ī—č–ī—É—Č–Ķ–ľ —Ä–į–∑–ī–Ķ–Ľ–Ķ.
–ß–ł—Ā–Ľ–ĺ –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –≤ –ė–Ĺ–ī–ł–ł —Ā 15.02.2020 –Ņ–ĺ 27.12.2021.
 
 
 
 
 
 
 
 
–ß–ł—Ā–Ľ–ĺ –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –≤ –Ď—Ä–į–∑–ł–Ľ–ł–ł —Ā 15.02.2020 –Ņ–ĺ 27.12.2021.
 
 
 
 
 
 
 
 
–í–ĺ–∑–ľ–ĺ–∂–Ĺ–į—Ź –Ņ—Ä–ł—á–ł–Ĺ–į ‚Äď –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł–Ķ –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į –∑–į —Ā—á–Ķ—ā –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź
–°–ĺ–≤–Ķ—Ä—ą–Ķ–Ĺ–Ĺ–ĺ –ĺ—á–Ķ–≤–ł–ī–Ĺ–ĺ, —á—ā–ĺ –Ĺ–Ķ–∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–į—Ź —Ā—ā–Ķ–Ņ–Ķ–Ĺ—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł, 25% –ł –ľ–Ķ–Ĺ–Ķ–Ķ –≤–ĺ –≤—Ä–Ķ–ľ—Ź –Ņ—Ä–ĺ—Ö–ĺ–∂–ī–Ķ–Ĺ–ł—Ź –Ņ–ł–ļ–į –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł, –Ĺ–Ķ –ľ–ĺ–≥–Ľ–į –ĺ–ļ–į–∑–į—ā—Ć –∑–į–ľ–Ķ—ā–Ĺ–ĺ–≥–ĺ –≤–Ľ–ł—Ź–Ĺ–ł—Ź –Ĺ–į —Ā–Ņ–į–ī –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –≤ —É–ļ–į–∑–į–Ĺ–Ĺ—č—Ö –≤—č—ą–Ķ —Ā—ā—Ä–į–Ĺ–į—Ö. –ė –ī–į–∂–Ķ —Ā—ā–Ķ–Ņ–Ķ–Ĺ—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ī–ĺ 44% –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–į –ī–Ľ—Ź —ć—ā–ĺ–≥–ĺ.
–°–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ, –Ņ—Ä–ł—á–ł–Ĺ–į –Ī—č–Ľ–į –≤ –ī—Ä—É–≥–ĺ–ľ. –°–ļ–ĺ—Ä–Ķ–Ķ –≤—Ā–Ķ–≥–ĺ, –≤ –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł–ł –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ–≥–ĺ —É—Ä–ĺ–≤–Ĺ—Ź –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į (60-65%) –∑–į —Ā—á–Ķ—ā –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –ł –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č—Ö –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ–Ķ–Ļ (–Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł—Ö –ľ–ĺ–∂–Ĺ–ĺ –ĺ–Ī–Ĺ–į—Ä—É–∂–ł—ā—Ć –Ņ–ĺ –≤—č—Ā–ĺ–ļ–ĺ–ľ—É —É—Ä–ĺ–≤–Ĺ—é –į–Ĺ—ā–ł—ā–Ķ–Ľ). –Ę–ĺ—á–Ĺ–ĺ–Ķ —á–ł—Ā–Ľ–ĺ –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č—Ö –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ–Ķ–Ļ –Ĺ–Ķ–ł–∑–≤–Ķ—Ā—ā–Ĺ–ĺ, –Ņ–ĺ –ĺ—Ü–Ķ–Ĺ–ļ–į–ľ –ĺ–Ĺ–ĺ –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć –≤ 10 —Ä–į–∑ –Ī–ĺ–Ľ—Ć—ą–Ķ –ĺ–Ī—Č–Ķ–≥–ĺ —á–ł—Ā–Ľ–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö.
–ö–ĺ–Ĺ–Ķ—á–Ĺ–ĺ, —Ā—Ä–ĺ–ļ, –Ņ—Ä–ĺ—ą–Ķ–ī—ą–ł–Ļ –Ņ–ĺ—Ā–Ľ–Ķ –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź –Ņ–ł–ļ–į –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł, –Ķ—Č–Ķ –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ. –í–ĺ–∑–ľ–ĺ–∂–Ĺ—č –Ĺ–ĺ–≤—č–Ķ –Ņ–ĺ–ī—ä–Ķ–ľ—č. –ě–Ĺ–ł –Ĺ–į–Ī–Ľ—é–ī–į–Ľ–ł—Ā—Ć –ī–Ľ—Ź –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č—Ö —Ā—ā—Ä–į–Ĺ, –Ĺ–ĺ –Ī—č–Ľ–ł –Ĺ–Ķ–∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ–ł. –í–Ņ—Ä–ĺ—á–Ķ–ľ, –≤ –ļ–ĺ–Ĺ—Ü–Ķ –ī–Ķ–ļ–į–Ī—Ä—Ź 2021 –≥. –∑–į–ľ–Ķ—ā–Ĺ—č–Ļ –Ņ–ĺ–ī—ä–Ķ–ľ –Ĺ–į—á–į–Ľ—Ā—Ź –≤ –ź—Ä–≥–Ķ–Ĺ—ā–ł–Ĺ–Ķ. –ü–ĺ—ć—ā–ĺ–ľ—É —Ā–Ľ–Ķ–ī—É–Ķ—ā –Ņ–ĺ–ī–ĺ–∂–ī–į—ā—Ć –ł –Ņ–ĺ—Ā–ľ–ĺ—ā—Ä–Ķ—ā—Ć.
–ü–ĺ–ī—ä–Ķ–ľ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –Ņ—Ä–ł –≤—č—Ā–ĺ–ļ–ĺ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł
–Ě–į–Ņ—Ä–ĺ—ā–ł–≤, –≤ 11 —Ā—ā—Ä–į–Ĺ–į—Ö –ē–≤—Ä–ĺ–Ņ—č –ł –°–Ķ–≤–Ķ—Ä–Ĺ–ĺ–Ļ –ź–ľ–Ķ—Ä–ł–ļ–ł –≤ –Ĺ–ĺ—Ź–Ī—Ä–Ķ-–ī–Ķ–ļ–į–Ī—Ä–Ķ 2021 –≥. –Ĺ–į–Ī–Ľ—é–ī–į–Ľ—Ā—Ź –≤–Ķ—Ā—Ć–ľ–į —Ā–ł–Ľ—Ć–Ĺ—č–Ļ –Ņ–ĺ–ī—ä–Ķ–ľ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –Ņ—Ä–ł –≤—č—Ā–ĺ–ļ–ĺ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł:
–°–®–ź, –í–Ķ–Ľ–ł–ļ–ĺ–Ī—Ä–ł—ā–į–Ĺ–ł—Ź, –§—Ä–į–Ĺ—Ü–ł—Ź, –ď–Ķ—Ä–ľ–į–Ĺ–ł—Ź, –ė—Ā–Ņ–į–Ĺ–ł—Ź, –ė—ā–į–Ľ–ł—Ź, –ü–ĺ–Ľ—Ć—ą–į, –Ě–ł–ī–Ķ—Ä–Ľ–į–Ĺ–ī—č, –ß–Ķ—Ö–ł—Ź, –Ď–Ķ–Ľ—Ć–≥–ł—Ź, –ö–į–Ĺ–į–ī–į.
–í –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č—Ö –ł–∑ –Ĺ–ł—Ö –Ņ–ĺ–ī—ä–Ķ–ľ —É–∂–Ķ –∑–į–ļ–ĺ–Ĺ—á–ł–Ľ—Ā—Ź, –≤ –Ĺ–Ķ–ļ–ĺ—ā–ĺ—Ä—č—Ö, –Ņ–ĺ –≤—Ā–Ķ–Ļ –≤–ł–ī–ł–ľ–ĺ—Ā—ā–ł, –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–į–Ķ—ā—Ā—Ź.
–í –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–Ķ —ć—ā–ł—Ö —Ā—ā—Ä–į–Ĺ (–ļ—Ä–ĺ–ľ–Ķ –°–®–ź, –ü–ĺ–Ľ—Ć—ą–ł –ł –Ď–Ķ–Ľ—Ć–≥–ł–ł) –ī–ĺ—Ā—ā–ł–≥–Ĺ—É—ā—č–Ļ –Ņ–ł–ļ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –Ī—č–Ľ –ľ–į–ļ—Ā–ł–ľ–į–Ľ—Ć–Ĺ—č–ľ.
–ü—Ä–ł —ć—ā–ĺ–ľ —Ā—ā–Ķ–Ņ–Ķ–Ĺ—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –≤ —ć—ā–ł—Ö —Ā—ā—Ä–į–Ĺ–į—Ö –≤ –ľ–ĺ–ľ–Ķ–Ĺ—ā –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź –Ņ–ł–ļ–į –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –Ī—č–Ľ–į –ĺ—ā 54,1% (–ü–ĺ–Ľ—Ć—ą–į, 01.12.2021) –ł 59,1% (–ß–Ķ—Ö–ł—Ź, 26.11.2021) –ī–ĺ 80,9% (–ė—Ā–Ņ–į–Ĺ–ł—Ź, 23.12.2021).
–Ę–į–ļ–∂–Ķ –≤ –Ę—É—Ä—Ü–ł–ł –Ĺ–į–Ī–Ľ—é–ī–į–Ľ—Ā—Ź –Ņ–ł–ļ 12.10.2021 –Ņ—Ä–ł —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł 54,4%, —Ö–ĺ—ā—Ź –Ņ–ĺ–ī—ä–Ķ–ľ –Ī—č–Ľ –Ĺ–Ķ —Ā—ā–ĺ–Ľ—Ć —Ā–ł–Ľ—Ć–Ĺ—č–ľ, –ļ–į–ļ –≤ —É–ļ–į–∑–į–Ĺ–Ĺ—č—Ö –≤—č—ą–Ķ —Ā—ā—Ä–į–Ĺ–į—Ö.
–ė –≤—Ā–Ķ —ć—ā–ł —Ā—ā—Ä–į–Ĺ—č ‚Äď –≤ –ē–≤—Ä–ĺ–Ņ–Ķ –ł–Ľ–ł –°–Ķ–≤–Ķ—Ä–Ĺ–ĺ–Ļ –ź–ľ–Ķ—Ä–ł–ļ–Ķ (–Ę—É—Ä—Ü–ł—Ź ‚Äď —É—Ā–Ľ–ĺ–≤–Ĺ–ĺ).
–°—É–ľ–ľ–į—Ä–Ĺ–ĺ —ć—ā–ĺ 12 —Ā—ā—Ä–į–Ĺ –ł–∑ 30 —Ä–į—Ā—Ā–ľ–ĺ—ā—Ä–Ķ–Ĺ–Ĺ—č—Ö.
–°–Ľ–Ķ–ī—É–Ķ—ā –ĺ—ā–ľ–Ķ—ā–ł—ā—Ć, —á—ā–ĺ –Ņ–ĺ–ī—ä–Ķ–ľ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –≤ 4 –ļ–≤. 2021 –≥. –Ĺ–į–Ī–Ľ—é–ī–į–Ľ—Ā—Ź –≤ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–Ķ —Ā—ā—Ä–į–Ĺ –ē–≤—Ä–ĺ–Ņ—č, –ļ–į–ļ –ó–į–Ņ–į–ī–Ĺ–ĺ–Ļ, —ā–į–ļ –ł –í–ĺ—Ā—ā–ĺ—á–Ĺ–ĺ–Ļ. –Ě–į –ē–≤—Ä–ĺ–Ņ—É –≤ —ć—ā–ĺ—ā –Ņ–Ķ—Ä–ł–ĺ–ī –Ņ—Ä–ł—Ö–ĺ–ī–ł–Ľ–ĺ—Ā—Ć –ĺ–ļ–ĺ–Ľ–ĺ –Ņ–ĺ–Ľ–ĺ–≤–ł–Ĺ—č –ĺ—ā —á–ł—Ā–Ľ–į –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –≤ –ľ–ł—Ä–Ķ, –Ĺ–į –°–Ķ–≤–Ķ—Ä–Ĺ—É—é –ź–ľ–Ķ—Ä–ł–ļ—É (–≤ –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–ĺ–ľ –°–®–ź –ł –ö–į–Ĺ–į–ī—É) ‚Äď –ĺ–ļ–ĺ–Ľ–ĺ —á–Ķ—ā–≤–Ķ—Ä—ā–ł, —ā.–Ķ. —Ā—É–ľ–ľ–į—Ä–Ĺ–ĺ –ĺ–ļ–ĺ–Ľ–ĺ —ā—Ä–Ķ—Ö —á–Ķ—ā–≤–Ķ—Ä—ā–Ķ–Ļ.
–ď—Ä–į—Ą–ł–ļ–ł –ī–Ľ—Ź –°–®–ź –ł –í–Ķ–Ľ–ł–ļ–ĺ–Ī—Ä–ł—ā–į–Ĺ–ł–ł
–Ē–Ľ—Ź –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł–ł –Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ—č –≥—Ä–į—Ą–ł–ļ–ł —á–ł—Ā–Ľ–į –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –ī–Ľ—Ź –°–®–ź –ł –í–Ķ–Ľ–ł–ļ–ĺ–Ī—Ä–ł—ā–į–Ĺ–ł–ł ‚Äď —Ā—ā—Ä–į–Ĺ —Ā —Ā–į–ľ—č–ľ –Ī–ĺ–Ľ—Ć—ą–ł–ľ –ĺ–Ī—Č–ł–ľ —á–ł—Ā–Ľ–ĺ–ľ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ł–∑ —É–ļ–į–∑–į–Ĺ–Ĺ—č—Ö –≤ –Ņ—Ä–Ķ–ī—č–ī—É—Č–Ķ–ľ —Ä–į–∑–ī–Ķ–Ľ–Ķ.
–ß–ł—Ā–Ľ–ĺ –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –≤ –°–®–ź —Ā 15.02.2020 –Ņ–ĺ 27.12.2021.
 
 
 
 
 
 
 
 
–ß–ł—Ā–Ľ–ĺ –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –≤ –í–Ķ–Ľ–ł–ļ–ĺ–Ī—Ä–ł—ā–į–Ĺ–ł–ł —Ā 15.02.2020 –Ņ–ĺ 27.12.2021.
 
 
 
 
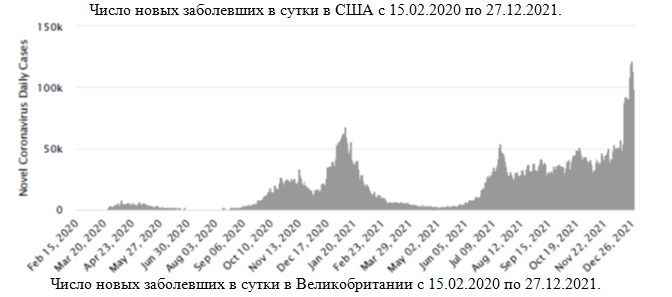
 
 
 
 
–í—č—Ā–ĺ–ļ–į—Ź —Ā—ā–Ķ–Ņ–Ķ–Ĺ—Ć –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –Ĺ–Ķ –ī–į–Ķ—ā –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į
–ü—Ä–ł–≤–Ķ–ī–Ķ–Ĺ–Ĺ—č–Ķ –≤—č—ą–Ķ –Ņ—Ä–ł–ľ–Ķ—Ä—č —Ā—ā—Ä–į–Ĺ –ē–≤—Ä–ĺ–Ņ—č –ł –°–Ķ–≤–Ķ—Ä–Ĺ–ĺ–Ļ –ź–ľ–Ķ—Ä–ł–ļ–ł –Ņ–ĺ–ļ–į–∑—č–≤–į—é—ā, —á—ā–ĺ –ī–į–∂–Ķ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –Ĺ–į —É—Ä–ĺ–≤–Ĺ–Ķ 60-80% –≤ –Ĺ–ł—Ö –Ĺ–Ķ –ī–į–Ľ–į –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į.
–ü—Ä–ł —ć—ā–ĺ–ľ –ĺ–Ī—č—á–Ĺ—č–Ļ –Ņ–ĺ—Ä–ĺ–≥ –ī–Ľ—Ź –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į, –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ–≥–ĺ –ī–Ľ—Ź –Ņ—Ä–Ķ–ļ—Ä–į—Č–Ķ–Ĺ–ł—Ź —ć–Ņ–ł–ī–Ķ–ľ–ł–ł ‚Äď 60-65%.
–ö–į–ļ —ć—ā–ĺ –ľ–ĺ–∂–Ĺ–ĺ –ĺ–Ī—ä—Ź—Ā–Ĺ–ł—ā—Ć?
–í–ĺ–∑–Ĺ–ł–ļ–į–Ķ—ā –Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł–Ķ, —á—ā–ĺ –≤–į–ļ—Ü–ł–Ĺ—č –Ĺ–Ķ –ĺ–Ī–Ľ–į–ī–į—é—ā –ī–Ķ–ļ–Ľ–į—Ä–ł—Ä—É–Ķ–ľ–ĺ–Ļ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć—é (–ĺ–Ī—č—á–Ĺ–ĺ –Ĺ–į —É—Ä–ĺ–≤–Ĺ–Ķ 90-95%).
–í –Ņ—Ä–ł–Ĺ—Ü–ł–Ņ–Ķ –ļ –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–ľ –Ĺ–į–ī–ĺ –ī–ĺ–Ī–į–≤–Ľ—Ź—ā—Ć –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –ł –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č—Ö –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ–Ķ–Ļ, –Ņ–ĺ—Ā–ļ–ĺ–Ľ—Ć–ļ—É –Ņ–ĺ—Ā–Ľ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –ĺ–Ĺ–ł –Ņ—Ä–ł–ĺ–Ī—Ä–Ķ—ā–į—é—ā –Ķ—Ā—ā–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā. –ě–ī–Ĺ–į–ļ–ĺ –Ņ–ĺ–≤—Ā—é–ī—É –≤ –ľ–ł—Ä–Ķ, –≤–ĺ–Ņ—Ä–Ķ–ļ–ł –≤—Ā–Ķ–ľ –ł–∑–≤–Ķ—Ā—ā–Ĺ—č–ľ –Ņ—Ä–į–≤–ł–Ľ–į–ľ, –Ņ—Ä–ĺ–≤–ĺ–ī–ł–Ľ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—é –≤—Ā–Ķ—Ö –Ņ–ĺ–ī—Ä—Ź–ī, –≤–ļ–Ľ—é—á–į—Ź –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –ł –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č—Ö –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ–Ķ–Ļ. –ü–ĺ—ć—ā–ĺ–ľ—É –Ņ—Ä–ł –≤—č—Ā–ĺ–ļ–ĺ–Ļ —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł —ć—ā–ł –ļ–į—ā–Ķ–≥–ĺ—Ä–ł–ł –Ľ—é–ī–Ķ–Ļ –ľ–ĺ–∂–Ĺ–ĺ –ł—Ā–ļ–Ľ—é—á–ł—ā—Ć –ł–∑ —Ä–į—Ā—Ā–ľ–ĺ—ā—Ä–Ķ–Ĺ–ł—Ź.
–ü—Ä–ł –Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–ĺ–∂–Ķ–Ĺ–ł–ł 50% —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ–Ļ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –≤–į–ļ—Ü–ł–Ĺ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į –Ņ—Ä–ł —Ā—ā–Ķ–Ņ–Ķ–Ĺ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł 60-80% –Ī—É–ī–Ķ—ā —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź—ā—Ć 30-40%. –≠—ā–ĺ–≥–ĺ –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –ī–Ľ—Ź –ī–ĺ—Ā—ā–ł–∂–Ķ–Ĺ–ł—Ź –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į.
–ü–ĺ–Ľ–į–≥–į—é, —á—ā–ĺ —ā–ĺ–Ľ—Ć–ļ–ĺ —ā–į–ļ–ĺ–Ļ –Ņ–ĺ–Ĺ–ł–∂–Ķ–Ĺ–Ĺ–ĺ–Ļ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć—é –ľ–ĺ–∂–Ĺ–ĺ –ĺ–Ī—ä—Ź—Ā–Ĺ–ł—ā—Ć –Ņ–ĺ–ī—ä–Ķ–ľ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –≤ —Ā—ā—Ä–į–Ĺ–į—Ö –ē–≤—Ä–ĺ–Ņ—č –ł –°–Ķ–≤–Ķ—Ä–Ĺ–ĺ–Ļ –ź–ľ–Ķ—Ä–ł–ļ–ł –≤ –Ĺ–ĺ—Ź–Ī—Ä–Ķ-–ī–Ķ–ļ–į–Ī—Ä–Ķ 2021 –≥. –í–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ, —á—ā–ĺ —Ä–Ķ–į–Ľ—Ć–Ĺ–į—Ź —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –ī–į–∂–Ķ –ľ–Ķ–Ĺ–Ķ–Ķ 50%.
–ü—Ä–ł —ć—ā–ĺ–ľ –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ—č–Ķ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –≤—Ä—Ź–ī –Ľ–ł –Ņ–ĺ–ľ–ĺ–≥—É—ā ‚Äď –Ķ—Ā–Ľ–ł –≤ –Ņ–Ķ—Ä–≤–ĺ–ľ —Ā–Ľ—É—á–į–Ķ –Ĺ–Ķ –Ņ–ĺ—Ź–≤–ł–Ľ—Ā—Ź –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā, —ā–ĺ –ł –Ņ—Ä–ł –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł—Ö –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź—Ö –ĺ–Ĺ, —Ā–ļ–ĺ—Ä–Ķ–Ķ –≤—Ā–Ķ–≥–ĺ, –Ĺ–Ķ –Ņ–ĺ—Ź–≤–ł—ā—Ā—Ź.
–°–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ, –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ľ–į–Ľ–ĺ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ļ –ī–Ľ—Ź –ĺ—ā–ī–Ķ–Ľ—Ć–Ĺ—č—Ö –Ľ–ł—Ü, –Ņ–ĺ—Ā–ļ–ĺ–Ľ—Ć–ļ—É –ł–Ĺ–ī–ł–≤–ł–ī—É–į–Ľ—Ć–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā –Ĺ–į —Ā–į–ľ–ĺ–ľ –ī–Ķ–Ľ–Ķ –Ņ–ĺ–Ľ—É—á–į–Ķ—ā –Ĺ–Ķ –Ī–ĺ–Ľ–Ķ–Ķ 50% –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö.
–Ę–į–ļ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –≤ –Ņ—Ä–ł–Ĺ—Ü–ł–Ņ–Ķ –Ĺ–Ķ –Ņ–ĺ–∑–≤–ĺ–Ľ–ł—ā –ī–ĺ—Ā—ā–ł—á—Ć –Ņ–ĺ—Ä–ĺ–≥–į –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į 60-65%, –ī–į–∂–Ķ –Ķ—Ā–Ľ–ł –Ņ—Ä–ĺ–≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć –Ņ–ĺ–≥–ĺ–Ľ–ĺ–≤–Ĺ–ĺ –≤—Ā–Ķ –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł–Ķ ‚Äď –Ņ—Ä–ł —ć—ā–ĺ–ľ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į —Ā–ĺ—Ā—ā–į–≤–ł—ā –ĺ–ļ–ĺ–Ľ–ĺ 50%.
–°–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ, –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ĺ–Ķ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ļ –ī–Ľ—Ź —Ā–ĺ–∑–ī–į–Ĺ–ł—Ź –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į.
–ß—ā–ĺ –ļ–į—Ā–į–Ķ—ā—Ā—Ź –Ĺ–ĺ–≤–ĺ–≥–ĺ —ą—ā–į–ľ–ľ–į –ł —Ā–ł—ā—É–į—Ü–ł–ł –≤ –ģ–ź–†
–ß—ā–ĺ –ļ–į—Ā–į–Ķ—ā—Ā—Ź –Ĺ–ĺ–≤–ĺ–≥–ĺ —ą—ā–į–ľ–ľ–į –ĺ–ľ–ł–ļ—Ä–ĺ–Ĺ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į SARS-CoV-2 (–ī–į–Ľ–Ķ–Ķ –Ņ—Ä–ĺ—Ā—ā–ĺ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā), —ā–ĺ –ĺ–Ĺ –Ņ–ĺ—Ź–≤–ł–Ľ—Ā—Ź –≤ –ģ–∂–Ĺ–ĺ–Ļ –ź—Ą—Ä–ł–ļ–Ķ –≤ –ļ–ĺ–Ĺ—Ü–Ķ –Ĺ–ĺ—Ź–Ī—Ä—Ź –ł, –Ņ–ĺ –ł–ľ–Ķ—é—Č–Ķ–Ļ—Ā—Ź –≤ –ė–Ĺ—ā–Ķ—Ä–Ĺ–Ķ—ā–Ķ –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł–ł, –∑–į –ľ–Ķ—Ā—Ź—Ü –Ĺ–Ķ —É—Ā–Ņ–Ķ–Ľ —Ā—ā–į—ā—Ć –ī–ĺ–ľ–ł–Ĺ–ł—Ä—É—é—Č–ł–ľ –ī–į–∂–Ķ –≤ –ģ–ź–†, –ł —ā–Ķ–ľ –Ī–ĺ–Ľ–Ķ–Ķ –≤ –ī—Ä—É–≥–ł—Ö —Ā—ā—Ä–į–Ĺ–į—Ö.
–®—ā–į–ľ–ľ –ĺ–ľ–ł–ļ—Ä–ĺ–Ĺ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ī–ĺ–Ľ–Ķ–Ķ –∑–į—Ä–į–∑–Ĺ—č–ľ, –Ĺ–ĺ –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –≤—č–∑—č–≤–į–Ķ—ā –Ľ–Ķ–≥–ļ–ł–Ķ —Ą–ĺ—Ä–ľ—č –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź, —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā—Ć –ĺ—ā –Ĺ–Ķ–≥–ĺ –Ĺ–ł–∑–ļ–į—Ź.
–ė –Ķ–ī–ł–Ĺ—Ā—ā–≤–Ķ–Ĺ–Ĺ–į—Ź, –Ņ–ĺ —Ā—É—Č–Ķ—Ā—ā–≤—É, –Ņ–ĺ—ā–Ķ–Ĺ—Ü–ł–į–Ľ—Ć–Ĺ–į—Ź —É–≥—Ä–ĺ–∑–į –ī–į–Ĺ–Ĺ–ĺ–≥–ĺ —ą—ā–į–ľ–ľ–į ‚Äď –Ī–ĺ–Ľ—Ć—ą–ĺ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –ľ—É—ā–į—Ü–ł–Ļ –≤ S-–Ī–Ķ–Ľ–ļ–Ķ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į (spike protein, —Ā–Ņ–į–Ļ–ļ–ĺ–≤—č–Ļ –Ī–Ķ–Ľ–ĺ–ļ, —ą–ł–Ņ–ĺ–≤–ł–ī–Ĺ—č–Ļ –Ī–Ķ–Ľ–ĺ–ļ), –Ķ–≥–ĺ –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–ĺ–ľ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–Ķ, —á—ā–ĺ —Ā—ā–į–≤–ł—ā –Ņ–ĺ–ī –≤–ĺ–Ņ—Ä–ĺ—Ā —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –≤–į–ļ—Ü–ł–Ĺ, –Ņ—Ä–ĺ–ī—É—Ü–ł—Ä—É—é—Č–ł—Ö —ć—ā–ĺ—ā –Ī–Ķ–Ľ–ĺ–ļ (–Ņ–ĺ–ī—Ä–ĺ–Ī–Ĺ–Ķ–Ķ —Ā–ľ. –Ĺ–ł–∂–Ķ). –≠—ā–ĺ—ā –≤–ĺ–Ņ—Ä–ĺ—Ā —Ā–Ķ–Ļ—á–į—Ā –ł—Ā—Ā–Ľ–Ķ–ī—É–Ķ—ā—Ā—Ź.
–Ě–ł–∂–Ķ –Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ –≥—Ä–į—Ą–ł–ļ —á–ł—Ā–Ľ–į –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –ī–Ľ—Ź –ģ–ź–†. –•–ĺ—Ä–ĺ—ą–ĺ –≤–ł–ī–Ĺ–ĺ, —á—ā–ĺ –Ī—č—Ā—ā—Ä—č–Ļ –Ņ–ĺ–ī—ä–Ķ–ľ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –≤ –ļ–ĺ–Ĺ—Ü–Ķ –Ĺ–ĺ—Ź–Ī—Ä—Ź ‚Äď –Ĺ–į—á–į–Ľ–Ķ –ī–Ķ–ļ–į–Ī—Ä—Ź –ī–ĺ—Ā—ā–ł–≥ –Ņ–ł–ļ–į 12.12.2021, –Ņ–ĺ—Ā–Ľ–Ķ —á–Ķ–≥–ĺ –Ĺ–į—á–į–Ľ—Ā—Ź –Ņ–ĺ—á—ā–ł —Ā—ā–ĺ–Ľ—Ć –∂–Ķ –Ī—č—Ā—ā—Ä—č–Ļ —Ā–Ņ–į–ī.
–ß–ł—Ā–Ľ–ĺ –Ĺ–ĺ–≤—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –≤ —Ā—É—ā–ļ–ł –≤ –ģ–ź–† —Ā 15.02.2020 –Ņ–ĺ 27.12.2021.
 
 
 
 
 
 
 
 
–í–ĺ–∑–ľ–ĺ–∂–Ĺ—č–Ķ –Ņ—Ä–ł—á–ł–Ĺ—č –ł –ĺ–Ī—ä—Ź—Ā–Ĺ–Ķ–Ĺ–ł—Ź –Ĺ–ł–∑–ļ–ĺ–Ļ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł
-
–ú–į—Ā—Ā–ĺ–≤–ĺ–Ķ –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ķ –Ĺ–ĺ–≤—č—Ö —ā–ł–Ņ–ĺ–≤ –≤–į–ļ—Ü–ł–Ĺ ‚Äď –ľ–†–Ě–ö-–≤–į–ļ—Ü–ł–Ĺ—č –ł –≤–Ķ–ļ—ā–ĺ—Ä–Ĺ—č–Ķ –Ē–Ě–ö-–≤–į–ļ—Ü–ł–Ĺ—č
–Ē–≤–į –ĺ—Ā–Ĺ–ĺ–≤–Ĺ—č—Ö —ā–ł–Ņ–į –≤–į–ļ—Ü–ł–Ĺ –Ņ—Ä–ĺ—ā–ł–≤ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į –≤ –ľ–ł—Ä–Ķ —Ā–Ľ–Ķ–ī—É—é—Č–ł–Ķ.
–í–į–ļ—Ü–ł–Ĺ—č Comirnaty (Pfizer, –°–®–ź) –ł Spikevax (Moderna, –°–®–ź) ‚Äď —ć—ā–ĺ –ľ–†–Ě–ö-–≤–į–ļ—Ü–ł–Ĺ—č, –ł—Ö –ľ–†–Ě–ö –ļ–ĺ–ī–ł—Ä—É–Ķ—ā –ľ–ĺ–ī–ł—Ą–ł—Ü–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ļ S-–Ī–Ķ–Ľ–ĺ–ļ –ł –Ņ—Ä–ł –≤–≤–Ķ–ī–Ķ–Ĺ–ł–ł –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ –Ĺ–į—á–ł–Ĺ–į–Ķ—ā –Ķ–≥–ĺ –≤—č—Ä–į–Ī–ĺ—ā–ļ—É.
–í–į–ļ—Ü–ł–Ĺ—č Vaxzevria (AstraZeneca, –í–Ķ–Ľ–ł–ļ–ĺ–Ī—Ä–ł—ā–į–Ĺ–ł—Ź-–®–≤–Ķ—Ü–ł—Ź) –ł —Ä–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ł–Ķ ¬ę–°–Ņ—É—ā–Ĺ–ł–ļ V¬Ľ –ł ¬ę–°–Ņ—É—ā–Ĺ–ł–ļ –õ–į–Ļ—ā¬Ľ, –į —ā–į–ļ–∂–Ķ –ł–Ĺ–ī–ł–Ļ—Ā–ļ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į Covishield –ł —é–∂–Ĺ–ĺ–ļ–ĺ—Ä–Ķ–Ļ—Ā–ļ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į SKBio (–į–Ĺ–į–Ľ–ĺ–≥–ł –≤–į–ļ—Ü–ł–Ĺ—č AstraZeneca, –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī—Ź—ā—Ā—Ź –Ņ–ĺ –Ľ–ł—Ü–Ķ–Ĺ–∑–ł–ł) –Ņ—Ä–Ķ–ī—Ā—ā–į–≤–Ľ—Ź—é—ā —Ā–ĺ–Ī–ĺ–Ļ –≤–Ķ–ļ—ā–ĺ—Ä–Ĺ—č–Ķ –≤–į–ļ—Ü–ł–Ĺ—č ‚Äď –≤ –Ī–Ķ–∑–ĺ–Ņ–į—Ā–Ĺ—č–Ļ –į–ī–Ķ–Ĺ–ĺ–≤–ł—Ä—É—Ā (–Ē–Ě–ö-—Ā–ĺ–ī–Ķ—Ä–∂–į—Č–ł–Ļ –≤–ł—Ä—É—Ā) –≤—Ā—ā–į–≤–Ľ–Ķ–Ĺ –≥–Ķ–Ĺ S-–Ī–Ķ–Ľ–ļ–į –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į. –ü—Ä–ł –≤–≤–Ķ–ī–Ķ–Ĺ–ł–ł –≤–į–ļ—Ü–ł–Ĺ—č –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ —ć—ā–ĺ—ā –≥–Ķ–Ĺ –Ĺ–į—á–ł–Ĺ–į–Ķ—ā –≤—č—Ä–į–Ī–ĺ—ā–ļ—É S-–Ī–Ķ–Ľ–ļ–į.
–°–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ, –Ĺ–Ķ—ā —Ą—É–Ĺ–ļ—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ–ĺ–Ļ —Ä–į–∑–Ĺ–ł—Ü—č –ľ–Ķ–∂–ī—É —ć—ā–ł–ľ–ł –ī–≤—É–ľ—Ź —ā–ł–Ņ–į–ľ–ł –≤–į–ļ—Ü–ł–Ĺ.
–ü—Ä–ł —ć—ā–ĺ–ľ —Ä–ĺ—Ā—Ā–ł–Ļ—Ā–ļ–ł–Ķ –≤–į–ļ—Ü–ł–Ĺ—č ¬ę–°–Ņ—É—ā–Ĺ–ł–ļ¬Ľ –ł –ł–Ĺ–ĺ—Ā—ā—Ä–į–Ĺ–Ĺ—č–Ķ –≤–į–ļ—Ü–ł–Ĺ—č AstraZeneca —Ź–≤–Ľ—Ź—é—ā—Ā—Ź –į–Ĺ–į–Ľ–ĺ–≥–ł—á–Ĺ—č–ľ–ł.
–≠—ā–ĺ –Ĺ–ĺ–≤—č–Ķ —ā–ł–Ņ—č –≤–į–ļ—Ü–ł–Ĺ, –ļ–ĺ—ā–ĺ—Ä—č–Ķ —Ä–į–Ĺ–Ķ–Ķ –Ĺ–Ķ –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź–Ľ–ł—Ā—Ć —ą–ł—Ä–ĺ–ļ–ĺ –Ņ—Ä–ł –ī—Ä—É–≥–ł—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź—Ö.
–Ě–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ –Ņ–ĺ–ī—á–Ķ—Ä–ļ–Ĺ—É—ā—Ć, —á—ā–ĺ —Ā–į–ľ–ł –ľ–†–Ě–ö –ł –Ē–Ě–ö –Ĺ–Ķ —Ź–≤–Ľ—Ź—é—ā—Ā—Ź –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į–ľ–ł, –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–ľ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ņ—Ä–ĺ–ī—É—Ü–ł—Ä—É–Ķ–ľ—č–Ļ –ł–ľ–ł S-–Ī–Ķ–Ľ–ĺ–ļ.
–Ě–Ķ–ī–ĺ—Ā—ā–į—ā–ļ–ł —ć—ā–ł—Ö –≤–į–ļ—Ü–ł–Ĺ (–ł–∑ –ľ–ĺ–Ķ–Ļ —Ā—ā–į—ā—Ć–ł [1]):
-
–Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –ł–∑—É—á–Ķ–Ĺ–ĺ, —Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł –ł —Ā –ļ–į–ļ–ĺ–Ļ —Ā–ļ–ĺ—Ä–ĺ—Ā—ā—Ć—é –Ī—É–ī–Ķ—ā –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī–ł—ā—Ć—Ā—Ź –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–Ķ S-–Ī–Ķ–Ľ–ĺ–ļ, —ā.–Ķ. –Ĺ–Ķ—Ź—Ā–Ĺ–ĺ, –ļ–į–ļ–ĺ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ S-–Ī–Ķ–Ľ–ļ–į (–į–Ĺ—ā–ł–≥–Ķ–Ĺ–į) –≤ –ł—ā–ĺ–≥–Ķ –Ņ–ĺ–Ľ—É—á–ł—ā –Ņ–į—Ü–ł–Ķ–Ĺ—ā –Ņ—Ä–ł –≤–≤–Ķ–ī–Ķ–Ĺ–ł–ł —Ā—ā–į–Ĺ–ī–į—Ä—ā–Ĺ–ĺ–Ļ –ī–ĺ–∑—č –≤–į–ļ—Ü–ł–Ĺ—č;
-
–Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –ł–∑—É—á–Ķ–Ĺ–į –ľ–ł–≥—Ä–į—Ü–ł—Ź –≥–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ľ–į—ā–Ķ—Ä–ł–į–Ľ–į (–Ē–Ě–ö/–ľ–†–Ě–ö) –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–Ķ, —ā.–Ķ. –Ĺ–Ķ—Ź—Ā–Ĺ–ĺ, –≥–ī–Ķ –≤–ĺ–∑–ľ–ĺ–∂–Ķ–Ĺ —Ā–ł–Ĺ—ā–Ķ–∑ S-–Ī–Ķ–Ľ–ļ–į, –ļ—Ä–ĺ–ľ–Ķ –ľ–Ķ—Ā—ā–į –≤–≤–Ķ–ī–Ķ–Ĺ–ł—Ź;
-
–Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –ł–∑—É—á–Ķ–Ĺ–į –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ—Ā—ā—Ć –Ĺ–į–ļ–ĺ–Ņ–Ľ–Ķ–Ĺ–ł—Ź S-–Ī–Ķ–Ľ–ļ–į –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–Ķ –ł –ļ —á–Ķ–ľ—É —ć—ā–ĺ –ľ–ĺ–∂–Ķ—ā –Ņ—Ä–ł–≤–Ķ—Ā—ā–ł.
–≠—ā–ĺ –ĺ–∑–Ĺ–į—á–į–Ķ—ā, —á—ā–ĺ –Ņ—Ä–ł –≤–≤–Ķ–ī–Ķ–Ĺ–ł–ł –ĺ–ī–Ĺ–ĺ–Ļ –ł —ā–ĺ–Ļ –∂–Ķ –ī–ĺ–∑—č –ĺ–Ņ—Ä–Ķ–ī–Ķ–Ľ–Ķ–Ĺ–Ĺ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ—č —Ä–į–∑–Ĺ—č–ľ –Ņ–į—Ü–ł–Ķ–Ĺ—ā–į–ľ —É –ĺ–ī–Ĺ–ł—Ö –ĺ–Ī—Ä–į–∑—É–Ķ—ā—Ā—Ź –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į –ł —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –Ī—É–ī–Ķ—ā –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–Ĺ—č–Ļ –ĺ—ā–≤–Ķ—ā (–≤—č—Ä–į–Ī–ĺ—ā–ļ–į –į–Ĺ—ā–ł—ā–Ķ–Ľ), –į —É –ī—Ä—É–≥–ł—Ö –ĺ–Ī—Ä–į–∑–ĺ–≤–į–Ĺ–ł–Ķ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į –Ī—É–ī–Ķ—ā –Ĺ–Ķ–∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ –ł –ł–ľ–ľ—É–Ĺ–Ĺ—č–Ļ –ĺ—ā–≤–Ķ—ā –Ī—É–ī–Ķ—ā –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ—č–ľ –ī–Ľ—Ź –ĺ–Ī—Ä–į–∑–ĺ–≤–į–Ĺ–ł—Ź –ł–Ĺ–ī–ł–≤–ł–ī—É–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į.
–ė –Ņ—Ä–ł –Ĺ–Ķ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ļ –ł–Ľ–ł –ľ–į–Ľ–ĺ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ –Ī—É–ī—É—ā –∑–į–Ī–ĺ–Ľ–Ķ–≤–į—ā—Ć —ā–į–ļ–∂–Ķ –ł–Ľ–ł –Ņ–ĺ—á—ā–ł —ā–į–ļ–∂–Ķ, –ļ–į–ļ –Ĺ–Ķ–≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ.
–ü–ĺ–Ľ–į–≥–į—é, —á—ā–ĺ —ć—ā–ĺ —Ź–≤–Ľ–Ķ–Ĺ–ł–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ľ–ł, –Ĺ–ĺ –ĺ–Ī—ä–Ķ–ľ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ –Ī—č–Ľ –ĺ–≥—Ä–į–Ĺ–ł—á–Ķ–Ĺ–Ĺ—č–ľ. –ė —Ā–Ķ–Ļ—á–į—Ā, –Ņ–ĺ —Ā—É—Č–Ķ—Ā—ā–≤—É, –≤ –ľ–ł—Ä–Ķ –Ņ—Ä–ĺ–≤–ĺ–ī—Ź—ā—Ā—Ź –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź III —Ą–į–∑—č –≤–į–ļ—Ü–ł–Ĺ –Ņ—Ä–ĺ—ā–ł–≤ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į –≤ –≥—Ä–į–Ĺ–ī–ł–ĺ–∑–Ĺ–ĺ–ľ –ľ–į—Ā—ą—ā–į–Ī–Ķ.
–ė —Ź —Ā—á–ł—ā–į—é, —á—ā–ĺ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā —ć—ā–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ ‚Äď —Ä–Ķ–į–Ľ—Ć–Ĺ–į—Ź —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć —É–ļ–į–∑–į–Ĺ–Ĺ—č—Ö –≤–į–ļ—Ü–ł–Ĺ –Ĺ–į—Ö–ĺ–ī–ł—ā—Ā—Ź –Ĺ–į —É—Ä–ĺ–≤–Ĺ–Ķ –Ĺ–Ķ –≤—č—ą–Ķ 50%.
–ö—Ä–ĺ–ľ–Ķ —ā–ĺ–≥–ĺ, –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ļ–ĺ–ľ –ľ–†–Ě–ö –ł –Ē–Ě–ö-–≤–į–ļ—Ü–ł–Ĺ —Ā–Ľ–Ķ–ī—É–Ķ—ā —Ā—á–ł—ā–į—ā—Ć —ā–ĺ, —á—ā–ĺ –ĺ–Ĺ–ł –≤—č—Ä–į–Ī–į—ā—č–≤–į—é—ā —ā–ĺ–Ľ—Ć–ļ–ĺ –ĺ–ī–ł–Ĺ –į–Ĺ—ā–ł–≥–Ķ–Ĺ, —ā–ĺ–≥–ī–į –ļ–į–ļ —ā—Ä–į–ī–ł—Ü–ł–ĺ–Ĺ–Ĺ—č–Ķ –ł–Ĺ–į–ļ—ā–ł–≤–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ –≤–į–ļ—Ü–ł–Ĺ—č —Ā–ĺ–ī–Ķ—Ä–∂–į—ā –≤—Ā–Ķ –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į (–Ņ–ĺ–ī—Ä–ĺ–Ī–Ĺ–Ķ–Ķ —Ā–ľ. –Ĺ–ł–∂–Ķ).
-
–ź–Ĺ—ā–ł—ā–Ķ–Ľ–ĺ–∑–į–≤–ł—Ā–ł–ľ–ĺ–Ķ —É—Ā–ł–Ľ–Ķ–Ĺ–ł–Ķ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł
–Ē–Ľ—Ź —Ā–Ņ—Ä–į–≤–ļ–ł —Ā–ľ. –í–ł–ļ–ł–Ņ–Ķ–ī–ł—é:
–ź–Ĺ—ā–ł—ā–Ķ–Ľ–ĺ–∑–į–≤–ł—Ā–ł–ľ–ĺ–Ķ —É—Ā–ł–Ľ–Ķ–Ĺ–ł–Ķ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł
–ź–Ĺ—ā–ł—ā–Ķ–Ľ–ĺ–∑–į–≤–ł—Ā–ł–ľ–ĺ–Ķ —É—Ā–ł–Ľ–Ķ–Ĺ–ł–Ķ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł (–į–Ĺ–≥–Ľ.¬†antibody-dependent enhancement, ADE) ‚Äď —Ź–≤–Ľ–Ķ–Ĺ–ł–Ķ, –Ņ—Ä–ł –ļ–ĺ—ā–ĺ—Ä–ĺ–ľ —Ā–≤—Ź–∑—č–≤–į–Ĺ–ł–Ķ –≤–ł—Ä—É—Ā–į —Ā c—É–Ī–ĺ–Ņ—ā–ł–ľ–į–Ľ—Ć–Ĺ—č–ľ–ł –Ĺ–Ķ–Ļ—ā—Ä–į–Ľ–ł–∑—É—é—Č–ł–ľ–ł –ł–Ľ–ł –Ĺ–Ķ –Ĺ–Ķ–Ļ—ā—Ä–į–Ľ–ł–∑—É—é—Č–ł–ľ–ł –į–Ĺ—ā–ł—ā–Ķ–Ľ–į–ľ–ł –≤—č–∑—č–≤–į–Ķ—ā –Ķ–≥–ĺ –Ņ—Ä–ĺ–Ĺ–ł–ļ–Ĺ–ĺ–≤–Ķ–Ĺ–ł–Ķ –≤ –ł–ľ–ľ—É–Ĺ–Ĺ—č–Ķ –ļ–Ľ–Ķ—ā–ļ–ł –ł–Ĺ—Ą–ł—Ü–ł—Ä—É–Ķ–ľ–ĺ–≥–ĺ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į –ł –≤–ł—Ä—É—Ā–Ĺ—É—é —Ä–Ķ–Ņ–Ľ–ł–ļ–į—Ü–ł—é. ADE –ľ–ĺ–∂–Ķ—ā –Ņ—Ä–ĺ—Ź–≤–Ľ—Ź—ā—Ć—Ā—Ź –≤ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā–Ķ —Ä–į–∑–≤–ł—ā–ł—Ź –Ņ–Ķ—Ä–≤–ł—á–Ĺ–ĺ–Ļ –ł–Ľ–ł –≤—ā–ĺ—Ä–ł—á–Ĺ–ĺ–Ļ –≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł, –į —ā–į–ļ–∂–Ķ –Ņ–ĺ—Ā–Ľ–Ķ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –Ņ—Ä–ł –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–Ķ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł‚Ķ
–ź–Ĺ—ā–ł—ā–Ķ–Ľ–ĺ–∑–į–≤–ł—Ā–ł–ľ–ĺ–Ķ —É—Ā–ł–Ľ–Ķ–Ĺ–ł–Ķ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł —É –Ī–Ķ—ā–į-–ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–ĺ–≤
–°—á–ł—ā–į–Ķ—ā—Ā—Ź, —á—ā–ĺ S-–Ī–Ķ–Ľ–ĺ–ļ –≤–ł—Ä—É—Ā–į –Ĺ–į–Ņ—Ä—Ź–ľ—É—é —Ā–≤—Ź–∑–į–Ĺ —Ā —ć—ā–ł–ľ —Ź–≤–Ľ–Ķ–Ĺ–ł–Ķ–ľ. –ź–Ĺ—ā–ł—ā–Ķ–Ľ–į, –≤—č—Ä–į–Ī–ĺ—ā–į–Ĺ–Ĺ—č–Ķ –Ĺ–į –≤–į–ļ—Ü–ł–Ĺ–Ĺ—č–Ļ –≤–į—Ä–ł–į–Ĺ—ā –≤–ł—Ä—É—Ā–į —Ā –ĺ–ī–Ĺ–ł–ľ–ł –į–Ĺ—ā–ł–≥–Ķ–Ĺ–Ĺ—č–ľ–ł –ī–Ķ—ā–Ķ—Ä–ľ–ł–Ĺ–į–Ĺ—ā–į–ľ–ł S-–Ī–Ķ–Ľ–ļ–į, –ľ–ĺ–≥—É—ā —É—ā—Ä–į—ā–ł—ā—Ć —Ā–≤–ĺ–Ļ—Ā—ā–≤–ĺ –Ĺ–Ķ–Ļ—ā—Ä–į–Ľ–ł–∑–ĺ–≤–į—ā—Ć –≤–ł—Ä—É—Ā –Ņ—Ä–ł –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł –≤–ł—Ä—É—Ā–į–ľ–ł —Ā –≤–ł–ī–ĺ–ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–Ĺ—č–ľ –Ī–Ķ–Ľ–ļ–ĺ–ľ. –Ę–į–ļ–ł–Ķ –į–Ĺ—ā–ł—ā–Ķ–Ľ–į –ľ–ĺ–≥—É—ā –Ņ–ĺ-–Ņ—Ä–Ķ–∂–Ĺ–Ķ–ľ—É —Ā–≤—Ź–∑—č–≤–į—ā—Ć—Ā—Ź —Ā –≤–ł—Ä—É—Ā–ĺ–ľ, –Ĺ–ĺ –Ņ—Ä–ł —ć—ā–ĺ–ľ –ł–ľ–Ķ—ā—Ć –ľ–Ķ–Ĺ—Ć—ą—É—é –į—Ą—Ą–ł–Ĺ–Ĺ–ĺ—Ā—ā—Ć –ł –ĺ–Ī—Ä–į–∑–ĺ–≤—č–≤–į—ā—Ć –ľ–Ķ–Ĺ–Ķ–Ķ —Ā—ā–į–Ī–ł–Ľ—Ć–Ĺ—č–Ķ –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ļ—Ā—č –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ļ—Ā–į–ľ–ł, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –ĺ–Ĺ–ł –ĺ–Ī—Ä–į–∑—É—é—ā —Ā ¬ę–≤–į–ļ—Ü–ł–Ĺ–Ĺ–ĺ–Ļ¬Ľ —Ą–ĺ—Ä–ľ–ĺ–Ļ –≤–ł—Ä—É—Ā–į. –í —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ –ļ–ĺ–ľ–Ņ–Ľ–Ķ–ļ—Ā –į–Ĺ—ā–ł—ā–Ķ–Ľ–ĺ-–≤–ł—Ä—É—Ā –ľ–ĺ–∂–Ķ—ā –≤—č—Ā—ā—É–Ņ–į—ā—Ć –≤ –ļ–į—á–Ķ—Ā—ā–≤–Ķ ¬ę—ā—Ä–ĺ—Ź–Ĺ—Ā–ļ–ĺ–≥–ĺ –ļ–ĺ–Ĺ—Ź¬Ľ, –Ņ–ĺ–ľ–ĺ–≥–į—Ź –≤–ł—Ä—É—Ā—É –Ņ—Ä–ĺ–Ĺ–ł–ļ–Ĺ—É—ā—Ć –≤ –ľ–ĺ–Ĺ–ĺ—Ü–ł—ā—č, –ľ–į–ļ—Ä–ĺ—Ą–į–≥–ł (–į —ā–į–ļ–∂–Ķ –ī—Ä—É–≥–ł–Ķ –ł–ľ–ľ—É–Ĺ–Ĺ—č–Ķ –ļ–Ľ–Ķ—ā–ļ–ł —Ö–ĺ–∑—Ź–ł–Ĺ–į), –∑–į–Ņ—É—Ā–ļ–į—Ź –≤ —ć—ā–ł—Ö –ļ–Ľ–Ķ—ā–ļ–į—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č–Ļ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā.
–ö–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā SARS-CoV-2 –ĺ—ā–Ĺ–ĺ—Ā–ł—ā—Ā—Ź –ļ –Ī–Ķ—ā–į-–ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į–ľ, –ł —Ź–≤–Ľ–Ķ–Ĺ–ł–Ķ ADE –ī–Ľ—Ź –Ĺ–Ķ–≥–ĺ –ĺ–Ņ–ł—Ā–į–Ĺ–ĺ –≤ –Ľ–ł—ā–Ķ—Ä–į—ā—É—Ä–Ķ. –ė –ľ–ĺ–∂–Ĺ–ĺ –Ņ—Ä–Ķ–ī–Ņ–ĺ–Ľ–ĺ–∂–ł—ā—Ć, —á—ā–ĺ —ć—ā–ĺ —Ź–≤–Ľ–Ķ–Ĺ–ł–Ķ –Ĺ–į–Ī–Ľ—é–ī–į–Ķ—ā—Ā—Ź –≤ –ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ –Ī–ĺ–Ľ—Ć—ą–ĺ–ľ —á–ł—Ā–Ľ–Ķ —Ā–Ľ—É—á–į–Ķ–≤ –Ņ–ĺ—Ā–Ľ–Ķ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ľ–†–Ě–ö –ł –Ē–Ě–ö-–≤–į–ļ—Ü–ł–Ĺ–į–ľ–ł –ł–∑-–∑–į –ĺ—ā–Ľ–ł—á–ł—Ź –Ņ—Ä–ĺ–ī—É—Ü–ł—Ä—É–Ķ–ľ–ĺ–≥–ĺ –ł–ľ–ł S-–Ī–Ķ–Ľ–ļ–į –ĺ—ā S-–Ī–Ķ–Ľ–ļ–į —ą—ā–į–ľ–ľ–ĺ–≤ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į –≤—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł–Ķ –Ņ—Ä–ł—Ä–ĺ–ī–Ĺ–ĺ–Ļ –ł–∑–ľ–Ķ–Ĺ—á–ł–≤–ĺ—Ā—ā–ł —ą—ā–į–ľ–ľ–ĺ–≤.
–í —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ —ā–į–ļ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –ľ–ĺ–∂–Ķ—ā —Ā–Ņ–ĺ—Ā–ĺ–Ī—Ā—ā–≤–ĺ–≤–į—ā—Ć –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–Ķ–ľ—É –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—é –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö.
-
–í–≤–Ķ–ī–Ķ–Ĺ–ł–Ķ –≤–į–ļ—Ü–ł–Ĺ—č –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–≤—ą–ł–ľ –ł –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č–ľ –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ź–ľ
–ö–į–ļ —É–∂–Ķ –Ī—č–Ľ–ĺ –ĺ—ā–ľ–Ķ—á–Ķ–Ĺ–ĺ, –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö, –≤–ļ–Ľ—é—á–į—Ź –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č—Ö –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ–Ķ–Ļ, –Ņ—Ä–ł –Ľ—é–Ī—č—Ö –ī—Ä—É–≥–ł—Ö –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ĺ–Ĺ–Ĺ—č—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź—Ö –Ņ–ĺ —Ā—É—Č–Ķ—Ā—ā–≤—É—é—Č–ł–ľ –Ņ—Ä–į–≤–ł–Ľ–į–ľ –Ĺ–Ķ –Ņ—Ä–ł–Ĺ—Ź—ā–ĺ ‚Äď –≤–Ķ–ī—Ć –ĺ–Ĺ–ł –Ņ—Ä–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł –≤—Ā–Ķ–≥–ī–į –Ņ—Ä–ł–ĺ–Ī—Ä–Ķ—ā–į—é—ā –Ķ—Ā—ā–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā.
–ě–ī–Ĺ–į–ļ–ĺ –ī–Ľ—Ź –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł –Ī—č–Ľ–ĺ —Ā–ī–Ķ–Ľ–į–Ĺ–ĺ –ł—Ā–ļ–Ľ—é—á–Ķ–Ĺ–ł–Ķ ‚Äď –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć—Ā—Ź —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī—É–Ķ—ā—Ā—Ź –≤—Ā–Ķ–ľ, –≤–ļ–Ľ—é—á–į—Ź –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö –ł –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č—Ö –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ–Ķ–Ļ. –Ě–ł–ļ–į–ļ–ł—Ö –Ĺ–į—É—á–Ĺ—č—Ö –ĺ–Ī–ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–ł–Ļ –ī–Ľ—Ź —ć—ā–ĺ–≥–ĺ –Ĺ–Ķ—ā, –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ, –Ĺ–į—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –ľ–Ĺ–Ķ –ł–∑–≤–Ķ—Ā—ā–Ĺ–ĺ, –Ĺ–Ķ –Ī—č–Ľ–ĺ –ł–Ľ–ł –ĺ–Ĺ–ł –Ī—č–Ľ–ł –ĺ—á–Ķ–Ĺ—Ć –Ĺ–Ķ–∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ—č–ľ–ł, –Ņ–ĺ—ć—ā–ĺ–ľ—É –Ķ–ī–ł–Ĺ—Ā—ā–≤–Ķ–Ĺ–Ĺ–į—Ź –Ņ—Ä–ł—á–ł–Ĺ–į ‚Äď –Ņ–ĺ—Ā—ā–į—Ä–į—ā—Ć—Ā—Ź –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć –ļ–į–ļ –ľ–ĺ–∂–Ĺ–ĺ –Ī–ĺ–Ľ—Ć—ą–Ķ –Ľ—é–ī–Ķ–Ļ.
–ė –Ķ—Ā–Ľ–ł —Ā —ć–ļ—Ä–į–Ĺ–ĺ–≤ —ā–Ķ–Ľ–Ķ–≤–ł–∑–ĺ—Ä–ĺ–≤ –ł–Ľ–ł –Ĺ–į —Ā—ā—Ä–į–Ĺ–ł—Ü–į—Ö –ė–Ĺ—ā–Ķ—Ä–Ĺ–Ķ—ā–į –í–į—Ā —É–Ī–Ķ–∂–ī–į—é—ā, —á—ā–ĺ –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–≤—ą–ł–ľ –ł –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č–ľ –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ź–ľ –Ĺ–į–ī–ĺ –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć—Ā—Ź ‚Äď –í–į–ľ –Ĺ–į–≥–Ľ–ĺ –Ľ–≥—É—ā.
–ė –≤—Ä–į—á–į–ľ–ł —É–∂–Ķ –Ī—č–Ľ –Ņ–ĺ—Ā—ā–į–≤–Ľ–Ķ–Ĺ –≤–ĺ–Ņ—Ä–ĺ—Ā: –ļ–ĺ–≥–ī–į –≤–į–ļ—Ü–ł–Ĺ—É –≤–≤–ĺ–ī—Ź—ā –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–≤—ą–ł–ľ –ł –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č–ľ –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ź–ľ ‚Äď –Ĺ–Ķ –Ņ—Ä–ł–≤–ĺ–ī–ł—ā –Ľ–ł —ć—ā–ĺ –ļ –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—é –ł—Ö –Ķ—Ā—ā–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į, –ĺ–Ī—Ä–į–∑–ĺ–≤–į–≤—ą–Ķ–≥–ĺ—Ā—Ź –Ņ–ĺ—Ā–Ľ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź, –ł–Ľ–ł –ļ –ī—Ä—É–≥–ł–ľ –ĺ—ā–Ľ–ĺ–∂–Ķ–Ĺ–Ĺ—č–ľ –Ņ–ĺ–Ī–ĺ—á–Ĺ—č–ľ —Ź–≤–Ľ–Ķ–Ĺ–ł—Ź–ľ?
–ü–ĺ—ć—ā–ĺ–ľ—É –≤ —Ä–į–ľ–ļ–į—Ö –Ĺ—č–Ĺ–Ķ—ą–Ĺ–ł—Ö –ľ–ł—Ä–ĺ–≤—č—Ö –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł—Ö –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł–Ļ III —Ą–į–∑—č –≤–į–ļ—Ü–ł–Ĺ –Ņ—Ä–ĺ—ā–ł–≤ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į –ī–ĺ–Ľ–∂–Ķ–Ĺ –ł–∑—É—á–į—ā—Ć—Ā—Ź –ł —ć—ā–ĺ—ā –≤–ĺ–Ņ—Ä–ĺ—Ā.
-
–ß—ā–ĺ –Ī—É–ī–Ķ—ā –Ņ—Ä–ł —á—Ä–Ķ–∑–ľ–Ķ—Ä–Ĺ–ĺ–ľ –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī—Ā—ā–≤–Ķ S-–Ī–Ķ–Ľ–ļ–į
–ü–ĺ–ľ–ł–ľ–ĺ —Ä–į—Ā—Ā–ľ–ĺ—ā—Ä–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –≤—č—ą–Ķ –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ–≥–ĺ –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī—Ā—ā–≤–į S-–Ī–Ķ–Ľ–ļ–į –ľ–†–Ě–ö –ł –Ē–Ě–ö-–≤–į–ļ—Ü–ł–Ĺ–į–ľ–ł –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ –ł —á—Ä–Ķ–∑–ľ–Ķ—Ä–Ĺ–ĺ–Ķ –Ķ–≥–ĺ –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī—Ā—ā–≤–ĺ.
–ö–į–ļ–ĺ–≤—č –ľ–ĺ–≥—É—ā –Ī—č—ā—Ć –Ņ–ĺ—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł—Ź —ć—ā–ĺ–≥–ĺ? –í–Ķ—Ä–ĺ—Ź—ā–Ĺ–ĺ, —ć—ā–ĺ –Ī—É–ī–Ķ—ā —Ā–Ņ–ĺ—Ā–ĺ–Ī—Ā—ā–≤–ĺ–≤–į—ā—Ć —Ä–į–∑–≤–ł—ā–ł—é –į–Ľ–Ľ–Ķ—Ä–≥–ł—á–Ķ—Ā–ļ–ł—Ö —Ä–Ķ–į–ļ—Ü–ł–Ļ, —á—ā–ĺ –ľ–ĺ–∂–Ķ—ā –Ĺ–į–ļ–Ľ–į–ī—č–≤–į—ā—Ć—Ā—Ź –Ĺ–į –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ķ –≤–ĺ—Ā–Ņ–į–Ľ–Ķ–Ĺ–ł–Ķ –Ľ–Ķ–≥–ļ–ł—Ö –ł –Ņ—Ä–ł–≤–ĺ–ī–ł—ā—Ć –ļ –Ķ–≥–ĺ —É—Ā–ł–Ľ–Ķ–Ĺ–ł—é.
–≠—ā–ĺ—ā –≤–ĺ–Ņ—Ä–ĺ—Ā, –ļ–ĺ–Ĺ–Ķ—á–Ĺ–ĺ, —ā–į–ļ–∂–Ķ –Ĺ—É–∂–ī–į–Ķ—ā—Ā—Ź –≤ –ł–∑—É—á–Ķ–Ĺ–ł–ł.
–í –ļ–į—á–Ķ—Ā—ā–≤–Ķ —Ä–Ķ–∑—é–ľ–Ķ –≤—Ā–Ķ–≥–ĺ —ć—ā–ĺ–≥–ĺ —Ä–į–∑–ī–Ķ–Ľ–į ‚Äď –≤—Ā–Ķ –≤—č—ą–Ķ–Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ–Ĺ–ĺ–Ķ –ĺ–Ņ–ł—Ā—č–≤–į–Ķ—ā –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź –Ī–į–∑–ĺ–≤–ĺ–≥–ĺ –Ņ—Ä–ł–Ĺ—Ü–ł–Ņ–į –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–Ļ —ć—ā–ł–ļ–ł ¬ę–Ĺ–Ķ –Ĺ–į–≤—Ä–Ķ–ī–ł¬Ľ (–Ņ—Ä–ł–Ņ–ł—Ā—č–≤–į–Ķ–ľ–ĺ–≥–ĺ –ď–ł–Ņ–Ņ–ĺ–ļ—Ä–į—ā—É).
–°—Ä–ĺ–ļ –ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł 6 –ľ–Ķ—Ā—Ź—Ü–Ķ–≤ ‚Äď —ć—ā–ĺ –Ĺ–Ķ–Ņ—Ä–ł–Ľ–ł—á–Ĺ–ĺ –ľ–į–Ľ–ĺ
–ú–Ĺ–Ķ –Ĺ–Ķ–ł–∑–≤–Ķ—Ā—ā–Ĺ—č –≤–į–ļ—Ü–ł–Ĺ—č –ī–Ľ—Ź –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–≥–ĺ –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź —Ā–ĺ —Ā—ā–ĺ–Ľ—Ć –ľ–į–Ľ—č–ľ —Ā—Ä–ĺ–ļ–ĺ–ľ –ī–Ķ–Ļ—Ā—ā–≤–ł—Ź.
–í–į–ļ—Ü–ł–Ĺ—č –Ņ—Ä–ĺ—ā–ł–≤ –≥—Ä–ł–Ņ–Ņ–į –ł–ľ–Ķ—é—ā —Ā—Ä–ĺ–ļ –ī–Ķ–Ļ—Ā—ā–≤–ł—Ź 2 –≥–ĺ–ī–į. –Ě–ĺ, —Ā–ļ–ĺ—Ä–Ķ–Ķ –≤—Ā–Ķ–≥–ĺ, —Ä–Ķ–į–Ľ—Ć–Ĺ–ĺ –ĺ–Ĺ–ł –ĺ–Ī–Ľ–į–ī–į—é—ā –Ī–ĺ–Ľ—Ć—ą–ł–ľ —Ā—Ä–ĺ–ļ–ĺ–ľ –ī–Ķ–Ļ—Ā—ā–≤–ł—Ź. –ü—Ä–ĺ—Ā—ā–ĺ –≤–į–ļ—Ü–ł–Ĺ—č –Ņ—Ä–ĺ—ā–ł–≤ –≥—Ä–ł–Ņ–Ņ–į —Ā–ĺ–ī–Ķ—Ä–∂–į—ā –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č —ā–ĺ–Ľ—Ć–ļ–ĺ 3-4 —ą—ā–į–ľ–ľ–ĺ–≤ –≥—Ä–ł–Ņ–Ņ–į, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –Ī—č–Ľ–ł –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ ¬ę–Ņ–ĺ–Ņ—É–Ľ—Ź—Ėŗ謼 –≤ —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—Č–Ķ–ľ –Ņ–ĺ–Ľ—É—ą–į—Ä–ł–ł (–°–Ķ–≤–Ķ—Ä–Ĺ–ĺ–ľ –ł–Ľ–ł –ģ–∂–Ĺ–ĺ–ľ) –≤ –Ņ—Ä–ĺ—ą–Ķ–ī—ą–Ķ–ľ –≥–ĺ–ī—É –ł –∑–į–Ņ–ł—Ā–į–Ĺ—č –≤ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź—Ö –í–ě–ó. –ė –Ņ—Ä–ł —Ā–ľ–Ķ–Ĺ–Ķ —Ü–ł—Ä–ļ—É–Ľ–ł—Ä—É—é—Č–ł—Ö —ą—ā–į–ľ–ľ–ĺ–≤ –≥—Ä–ł–Ņ–Ņ–į, –ļ–ĺ—ā–ĺ—Ä—č–Ķ —Ā–ł–Ľ—Ć–Ĺ–ĺ –ĺ—ā–Ľ–ł—á–į—é—ā—Ā—Ź –ī—Ä—É–≥ –ĺ—ā –ī—Ä—É–≥–į, –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā –ļ ¬ę—Ā—ā–į—Ä—č–ľ¬Ľ —ą—ā–į–ľ–ľ–į–ľ –Ĺ–Ķ –Ī—É–ī–Ķ—ā –ī–Ķ–Ļ—Ā—ā–≤–ĺ–≤–į—ā—Ć –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł ¬ę–Ĺ–ĺ–≤—č—Ö¬Ľ. –ü–ĺ—ć—ā–ĺ–ľ—É –í–ě–ó —Ä–Ķ–≥—É–Ľ—Ź—Ä–Ĺ–ĺ –ľ–Ķ–Ĺ—Ź–Ķ—ā —ą—ā–į–ľ–ľ—č –≤ —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī–į—Ü–ł—Ź—Ö, –Ņ–ĺ—Ā–Ľ–Ķ —á–Ķ–≥–ĺ –≤—č–Ņ—É—Ā–ļ–į—é—ā—Ā—Ź –ł –≤–≤–ĺ–ī—Ź—ā—Ā—Ź –≤ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–Ķ –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ķ –Ĺ–ĺ–≤—č–Ķ –≤–į–ļ—Ü–ł–Ĺ—č –Ņ—Ä–ĺ—ā–ł–≤ –≥—Ä–ł–Ņ–Ņ–į.
–°—Ä–ĺ–ļ –ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –ī—Ä—É–≥–ł—Ö –≤–į–ļ—Ü–ł–Ĺ –ĺ–Ī—č—á–Ĺ–ĺ –ĺ—ā 5 –Ľ–Ķ—ā –ł –Ī–ĺ–Ľ–Ķ–Ķ, –ľ–Ĺ–ĺ–≥–ł–Ķ –ī–Ķ–Ļ—Ā—ā–≤—É—é—ā –Ņ–ĺ–∂–ł–∑–Ĺ–Ķ–Ĺ–Ĺ–ĺ.
–ü—Ä–ł —ć—ā–ĺ–ľ –Ņ–ĺ—Ź–≤–Ľ—Ź—é—ā—Ā—Ź –∑–į—Ź–≤–Ľ–Ķ–Ĺ–ł—Ź, —á—ā–ĺ –ł –Ņ–ĺ—Ā–Ľ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā —Ź–ļ–ĺ–Ī—č –ī–Ķ–Ļ—Ā—ā–≤—É–Ķ—ā —ā–ĺ–∂–Ķ 6 –ľ–Ķ—Ā—Ź—Ü–Ķ–≤. –≠—ā–ĺ–≥–ĺ –Ĺ–Ķ –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć. –í –†–ĺ—Ā—Ā–ł–ł —ć—ā–ĺ—ā —Ā—Ä–ĺ–ļ —Ā–Ķ–Ļ—á–į—Ā —É–≤–Ķ–Ľ–ł—á–ł–Ľ–ł –ī–ĺ 1 –≥–ĺ–ī–į, –Ĺ–ĺ –ł —ć—ā–ĺ–≥–ĺ –ľ–į–Ľ–ĺ.
–ü–ĺ–ī–ĺ–Ī–Ĺ—č–Ķ –∑–į—Ź–≤–Ľ–Ķ–Ĺ–ł—Ź –Ī–į–∑–ł—Ä—É—é—ā—Ā—Ź, –ļ–į–ļ –Ņ—Ä–į–≤–ł–Ľ–ĺ, –Ĺ–į –Ņ–ĺ—Ā—ā–Ķ–Ņ–Ķ–Ĺ–Ĺ–ĺ–ľ —É–ľ–Ķ–Ĺ—Ć—ą–Ķ–Ĺ–ł–ł —É—Ä–ĺ–≤–Ĺ—Ź –į–Ĺ—ā–ł—ā–Ķ–Ľ (–≥—É–ľ–ĺ—Ä–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į) –Ņ–ĺ—Ā–Ľ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź. –Ě–ĺ —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ —É—Ä–ĺ–≤–Ĺ—Ź –į–Ĺ—ā–ł—ā–Ķ–Ľ –Ņ—Ä–ł –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–ł –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ—Ź ‚Äď —ć—ā–ĺ –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ–ĺ–Ķ —Ź–≤–Ľ–Ķ–Ĺ–ł–Ķ. –ó–į –ł—Ö –≤—č—Ä–į–Ī–ĺ—ā–ļ—É –ĺ—ā–≤–Ķ—á–į—é—ā B-–ļ–Ľ–Ķ—ā–ļ–ł –Ņ–į–ľ—Ź—ā–ł, –ł –Ņ—Ä–ł –ł—Ö –Ĺ–į–Ľ–ł—á–ł–ł –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–Ķ –Ņ—Ä–ł –Ņ–ĺ—Ź–≤–Ľ–Ķ–Ĺ–ł–ł –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ—Ź –≤–Ĺ–ĺ–≤—Ć –Ĺ–į—á–ł–Ĺ–į–Ķ—ā—Ā—Ź –≤—č—Ä–į–Ī–ĺ—ā–ļ–į –į–Ĺ—ā–ł—ā–Ķ–Ľ. –ö—Ä–ĺ–ľ–Ķ —ā–ĺ–≥–ĺ, —Ā—É—Č–Ķ—Ā—ā–≤—É–Ķ—ā –ļ–Ľ–Ķ—ā–ĺ—á–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā, –ļ–ĺ—ā–ĺ—Ä—č–Ļ —Ā–ĺ–∑–ī–į—é—ā T-–ļ–Ľ–Ķ—ā–ļ–ł –Ņ–į–ľ—Ź—ā–ł, –ł –ĺ–Ĺ —Ā–ĺ—Ö—Ä–į–Ĺ—Ź–Ķ—ā—Ā—Ź –≥–ĺ—Ä–į–∑–ī–ĺ –ī–ĺ–Ľ—Ć—ą–Ķ –≥—É–ľ–ĺ—Ä–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ. T-–ļ–Ľ–Ķ—ā–ĺ—á–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā –ļ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā—É SARS-CoV-1 –Ī—č–Ľ –Ņ–ĺ–ī—ā–≤–Ķ—Ä–∂–ī–Ķ–Ĺ —á–Ķ—Ä–Ķ–∑ 17 –Ľ–Ķ—ā –Ņ–ĺ—Ā–Ľ–Ķ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł, –Ņ—Ä–ł—á–Ķ–ľ –ļ–į–ļ –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł SARS-CoV-1, —ā–į–ļ –ł –≤ –ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł–ł SARS-CoV-2. (–ü–ĺ–ī—Ä–ĺ–Ī–Ĺ–Ķ–Ķ –ĺ–Ī —ć—ā–ĺ–ľ –ł –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–Ķ –≤ —Ü–Ķ–Ľ–ĺ–ľ —Ā–ľ. –ľ–ĺ–ł —Ā—ā–į—ā—Ć–ł [2, 3].)
–í –ĺ–Ī—Č–Ķ–ľ, —Ā—Ä–ĺ–ļ –ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł 6 –ľ–Ķ—Ā—Ź—Ü–Ķ–≤ ‚Äď —ć—ā–ĺ –Ĺ–Ķ–Ņ—Ä–ł–Ľ–ł—á–Ĺ–ĺ –ľ–į–Ľ–ĺ. –ė —ć—ā–ĺ –ĺ–∑–Ĺ–į—á–į–Ķ—ā, —á—ā–ĺ —Ā–ĺ–∑–ī–į—ā–Ķ–Ľ–ł –≤–į–ļ—Ü–ł–Ĺ —Ā–į–ľ–ł –Ĺ–Ķ –≤–Ķ—Ä—Ź—ā –≤ –ł—Ö —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –ł —Ā—ā—Ä–Ķ–ľ—Ź—ā—Ā—Ź –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ—č–ľ–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź–ľ–ł –Ņ–ĺ–ī–Ĺ—Ź—ā—Ć —ć—ā—É —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć. –í–Ņ—Ä–ĺ—á–Ķ–ľ, –ļ–į–ļ —É–∂–Ķ –Ī—č–Ľ–ĺ —Ā–ļ–į–∑–į–Ĺ–ĺ, –Ņ–ĺ–≤—ā–ĺ—Ä–Ĺ—č–Ķ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –≤—Ä—Ź–ī –Ľ–ł –Ņ–ĺ–ľ–ĺ–≥—É—ā ‚Äď –Ķ—Ā–Ľ–ł –Ņ–ĺ—Ā–Ľ–Ķ –Ņ–Ķ—Ä–≤–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –Ĺ–Ķ –Ņ–ĺ—Ź–≤–ł–Ľ—Ā—Ź –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā, —ā–ĺ –ł –Ņ–ĺ—Ā–Ľ–Ķ –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł—Ö –ľ–į–Ľ–ĺ–≤–Ķ—Ä–ĺ—Ź—ā–Ĺ–ĺ, —á—ā–ĺ –ĺ–Ĺ –Ņ–ĺ—Ź–≤–ł—ā—Ā—Ź.
–ü—Ä–ĺ –ļ–ł—ā–į–Ļ—Ā–ļ—É—é –≤–į–ļ—Ü–ł–ŗɬ†CoronaVac, –ļ–ĺ—ā–ĺ—Ä–į—Ź —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź —ā—Ä–į–ī–ł—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–Ļ
–ö–ł—ā–į–Ļ—Ā–ļ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į CoronaVac –Ņ—Ä–Ķ–ī—Ā—ā–į–≤–Ľ—Ź–Ķ—ā —Ā–ĺ–Ī–ĺ–Ļ –ł–Ĺ–į–ļ—ā–ł–≤–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—É—é —Ü–Ķ–Ľ—Ć–Ĺ–ĺ–≤–ł—Ä—É—Ā–Ĺ—É—é –≤–į–ļ—Ü–ł–Ĺ—É, –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—É—é –Ņ–ĺ —ā—Ä–į–ī–ł—Ü–ł–ĺ–Ĺ–Ĺ–ĺ–Ļ —ā–Ķ—Ö–Ĺ–ĺ–Ľ–ĺ–≥–ł–ł (—Ā–ĺ–ī–Ķ—Ä–∂–ł—ā —É–Ī–ł—ā—č–Ķ –≤–ł—Ä—É—Ā—č).
–í —á–Ķ–ľ –Ķ–Ķ –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–į –Ņ–ĺ —Ā—Ä–į–≤–Ĺ–Ķ–Ĺ–ł—é —Ā —Ä–į—Ā—Ā–ľ–ĺ—ā—Ä–Ķ–Ĺ–Ĺ—č–ľ–ł –≤—č—ą–Ķ –ľ–†–Ě–ö –ł –Ē–Ě–ö-–≤–į–ļ—Ü–ł–Ĺ–į–ľ–ł?
-
–ü—Ä–ł –≤–≤–Ķ–ī–Ķ–Ĺ–ł–ł —ć—ā–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ—č –≤ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ –≤–≤–ĺ–ī–ł—ā—Ā—Ź –ł–∑–≤–Ķ—Ā—ā–Ĺ–ĺ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–ĺ–≤.
-
–í –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ –≤–≤–ĺ–ī—Ź—ā –Ĺ–Ķ –ĺ–ī–ł–Ĺ –į–Ĺ—ā–ł–≥–Ķ–Ĺ (S-–Ī–Ķ–Ľ–ĺ–ļ), –į –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā –ł –≤—Ā–Ķ –į–Ĺ—ā–ł–≥–Ķ–Ĺ—č, –ł–ľ–Ķ—é—Č–ł–Ķ—Ā—Ź —É –Ĺ–Ķ–≥–ĺ. –°–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –ī–ĺ–Ľ–∂–Ĺ–ĺ –ĺ–Ī—Ä–į–∑–ĺ–≤–į—ā—Ć—Ā—Ź –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –≤–ł–ī–ĺ–≤ –į–Ĺ—ā–ł—ā–Ķ–Ľ (–į —ā–į–ļ–∂–Ķ B- –ł T-–ļ–Ľ–Ķ—ā–ĺ–ļ –Ņ–į–ľ—Ź—ā–ł). –ē—Ā—ā–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ, —á—ā–ĺ —ā–į–ļ–ĺ–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā –Ī–ĺ–Ľ–Ķ–Ķ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ—č–Ļ –ł –Ĺ–į–ī–Ķ–∂–Ĺ—č–Ļ, —á–Ķ–ľ –Ņ–ĺ–Ľ—É—á–Ķ–Ĺ–Ĺ—č–Ļ –Ņ—Ä–ł –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł–ł –ĺ–ī–Ĺ–ĺ–≥–ĺ –į–Ĺ—ā–ł–≥–Ķ–Ĺ–į.
–Ě–ĺ –≤–į–ļ—Ü–ł–Ĺ—É CoronaVac –ł—Ā–Ņ–ĺ–Ľ—Ć–∑—É—é—ā –≤ –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–ĺ–ľ –≤ –ö–Ě–†, –≤–Ĺ–Ķ —ć—ā–ĺ–Ļ —Ā—ā—Ä–į–Ĺ—č –Ķ–Ķ –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ķ –Ĺ–Ķ–∑–Ĺ–į—á–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ. –ü—Ä–ł —ć—ā–ĺ–ľ –≤ –ö–Ě–† —Ā–≤–ĺ–Ķ–Ļ –≤–į–ļ—Ü–ł–Ĺ–ĺ–Ļ –Ņ–ĺ–Ľ–Ĺ–ĺ—Ā—ā—Ć—é –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–ĺ –ĺ–ļ–ĺ–Ľ–ĺ 83% –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł—Ź.
–Ě–Ķ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –Ľ–ł –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ —ć—ā–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ—č –ĺ–ī–Ĺ–ĺ–Ļ –ł–∑ –ĺ—Ā–Ĺ–ĺ–≤–Ĺ—č—Ö –Ņ—Ä–ł—á–ł–Ĺ —ā–ĺ–≥–ĺ, —á—ā–ĺ –≤ –ö–Ě–† –≤ —ć—ā–ĺ–ľ –≥–ĺ–ī—É –Ĺ–Ķ –Ī—č–Ľ–ĺ –Ņ–ĺ–ī—ä–Ķ–ľ–į –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ķ–ľ–ĺ—Ā—ā–ł –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ķ–Ļ?
–í–Ņ—Ä–ĺ—á–Ķ–ľ, —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć —ć—ā–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ—č –Ņ–ĺ–ļ–į –Ĺ–Ķ–Ľ—Ć–∑—Ź —Ā—á–ł—ā–į—ā—Ć –ī–ĺ–ļ–į–∑–į–Ĺ–Ĺ–ĺ–Ļ, –ł —Ā–Ķ–Ļ—á–į—Ā –ī–Ľ—Ź –Ĺ–Ķ–Ķ —ā–į–ļ–∂–Ķ –Ņ—Ä–ĺ–≤–ĺ–ī—Ź—ā—Ā—Ź –ļ–Ľ–ł–Ĺ–ł—á–Ķ—Ā–ļ–ł–Ķ –ł—Ā—Ā–Ľ–Ķ–ī–ĺ–≤–į–Ĺ–ł—Ź III —Ą–į–∑—č –≤ –≥—Ä–į–Ĺ–ī–ł–ĺ–∑–Ĺ–ĺ–ľ –ľ–į—Ā—ą—ā–į–Ī–Ķ.
–ü—Ä–Ķ–ī—É–Ņ—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–Ķ –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–ľ ‚Äď –í–į—Ā –ľ–ĺ–≥—É—ā –ĺ–Ī–ľ–į–Ĺ—É—ā—Ć
–ü–ĺ–Ľ–į–≥–į—é, —á—ā–ĺ –Ņ–ĺ—Ā–Ľ–Ķ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –≤–į–ļ—Ü–ł–Ĺ–į–ľ–ł ¬ę–°–Ņ—É—ā–Ĺ–ł–ļ¬Ľ (–ļ–į–ļ –ł –ī—Ä—É–≥–ł–ľ–ł –Ē–Ě–ö –ł –ľ–†–Ě–ö-–≤–į–ļ—Ü–ł–Ĺ–į–ľ–ł) –Ĺ–Ķ –Ī–ĺ–Ľ–Ķ–Ķ —á–Ķ–ľ –≤ 50% —Ā–Ľ—É—á–į–Ķ–≤ –í—č –Ņ–ĺ–Ľ—É—á–ł—ā–Ķ —Ä–Ķ–į–Ľ—Ć–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā. –ü—Ä–ł—á–Ķ–ľ —Ą–į–ļ—ā–ł—á–Ķ—Ā–ļ–ł —Ā–Ľ—É—á–į–Ļ–Ĺ—č–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ. –ü–Ķ—Ä–Ķ–ī –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–Ķ–Ļ –Ĺ–ł–ļ—ā–ĺ –Ĺ–Ķ –∑–Ĺ–į–Ķ—ā, –Ņ–ĺ–ī–Ķ–Ļ—Ā—ā–≤—É–Ķ—ā –≤–į–ļ—Ü–ł–Ĺ–į –Ľ–ł—á–Ĺ–ĺ –Ĺ–į –í–į—Ā –ł–Ľ–ł –Ĺ–Ķ—ā. –ź –Ņ–ĺ—Ā–Ľ–Ķ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –Ĺ–ł–ļ—ā–ĺ –Ĺ–Ķ —Ā–ļ–į–∂–Ķ—ā, –ĺ–Ī—Ä–į–∑–ĺ–≤–į–Ľ—Ā—Ź –Ľ–ł –Ľ–ł—á–Ĺ–ĺ —É –í–į—Ā –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā –ł–Ľ–ł –Ĺ–Ķ—ā, –ł –í–į–ľ –Ņ—Ä–ł–ī–Ķ—ā—Ā—Ź –Ņ—Ä–ĺ–≤–Ķ—Ä—Ź—ā—Ć —ć—ā–ĺ –į–Ĺ–į–Ľ–ł–∑–ĺ–ľ –Ĺ–į –į–Ĺ—ā–ł—ā–Ķ–Ľ–į —Ā–į–ľ–ĺ—Ā—ā–ĺ—Ź—ā–Ķ–Ľ—Ć–Ĺ–ĺ –∑–į —Ā–≤–ĺ–Ļ —Ā—á–Ķ—ā, –Ņ—Ä–Ķ–ī–Ņ–ĺ—á—ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ĺ–Ķ—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ —Ä–į–∑, —Ā —ā–Ķ—á–Ķ–Ĺ–ł–Ķ–ľ –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł.
–ß—ā–ĺ –≤–ľ–Ķ—Ā—ā–ĺ –Ĺ–Ķ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł, –į —ā–į–ļ–∂–Ķ –Ĺ–Ķ–Ĺ–į–ī–Ķ–∂–Ĺ–ĺ–Ļ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–ł?
-
–†–į–∑—Ä–į–Ī–ĺ—ā–ļ–į –Ī–ĺ–Ľ–Ķ–Ķ –Ĺ–į–ī–Ķ–∂–Ĺ—č—Ö –ľ–Ķ—ā–ĺ–ī–ĺ–≤ –ī–ł–į–≥–Ĺ–ĺ—Ā—ā–ł–ļ–ł –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł
–Ě–Ķ–Ĺ–į–ī–Ķ–∂–Ĺ–ĺ—Ā—ā—Ć –ü–¶–†-—ā–Ķ—Ā—ā–ĺ–≤ –Ĺ–į –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā —Ā—ā–į–Ľ–į –Ņ—Ä–ł—ā—á–Ķ–Ļ –≤–ĺ —Ź–∑—č—Ü–Ķ—Ö.
–í–Ņ–ĺ–Ľ–Ĺ–Ķ –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ, –Ņ–ĺ—Ā–Ľ–Ķ –≤–Ĺ–Ķ–ī—Ä–Ķ–Ĺ–ł—Ź –Ī–ĺ–Ľ–Ķ–Ķ –Ĺ–į–ī–Ķ–∂–Ĺ—č—Ö —ā–Ķ—Ā—ā–ĺ–≤ —Ā—Ä–į–∑—É —É–ľ–Ķ–Ĺ—Ć—ą–ł—ā—Ā—Ź —á–ł—Ā–Ľ–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ķ–Ļ.
-
–ó–į–ľ–Ķ–Ĺ–į –≤–į–ļ—Ü–ł–Ĺ –Ĺ–ĺ–≤—č—Ö —ā–ł–Ņ–ĺ–≤ –Ĺ–į –≤–į–ļ—Ü–ł–Ĺ—č —ā—Ä–į–ī–ł—Ü–ł–ĺ–Ĺ–Ĺ—č—Ö —ā–ł–Ņ–ĺ–≤
–í –†–ĺ—Ā—Ā–ł–ł –≤—č–Ņ—É—Ā–ļ–į—é—ā –≤–į–ļ—Ü–ł–Ĺ—č —ā—Ä–į–ī–ł—Ü–ł–ĺ–Ĺ–Ĺ—č—Ö —ā–ł–Ņ–ĺ–≤ ‚Äď —ć—ā–ĺ –ł–Ĺ–į–ļ—ā–ł–≤–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į ¬ę–ö–ĺ–≤–ł–í–į–ļ¬Ľ (—Ā–ĺ–ī–Ķ—Ä–∂–ł—ā —É–Ī–ł—ā—č–Ķ –≤–ł—Ä—É—Ā—č) –ł –į–ī—Ā–ĺ—Ä–Ī–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź –≤–į–ļ—Ü–ł–Ĺ–į ¬ę–≠–Ņ–ł–í–į–ļ–ö–ĺ—Ä–ĺ–Ĺ–į¬Ľ (—Ā–ĺ–ī–Ķ—Ä–∂–ł—ā 3 –Ņ–Ķ–Ņ—ā–ł–ī–į –ł–∑ S-–Ī–Ķ–Ľ–ļ–į –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į, —Ā–≤—Ź–∑–į–Ĺ–Ĺ—č–Ķ —Ā –Ī–Ķ–Ľ–ļ–ĺ–ľ –Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ–Ķ–ľ, –ļ–ĺ—ā–ĺ—Ä—č–Ļ –į–ī—Ā–ĺ—Ä–Ī–ł—Ä–ĺ–≤–į–Ĺ –Ĺ–į –≥–ł–ī—Ä–ĺ–ļ—Ā–ł–ī–Ķ –į–Ľ—é–ľ–ł–Ĺ–ł—Ź), –Ĺ–ĺ –ł—Ö –ī–ĺ–Ľ—Ź –≤ –ĺ–Ī—Č–Ķ–ľ –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–ł –Ĺ–Ķ–≤–Ķ–Ľ–ł–ļ–į.
–Ė–Ķ–Ľ–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ī—č–Ľ–ĺ –Ī—č –ł–ľ–Ķ—ā—Ć –ĺ—ā–ī–Ķ–Ľ—Ć–Ĺ—č–Ķ –ī–į–Ĺ–Ĺ—č–Ķ –Ņ–ĺ –ľ–į—Ā—Ā–ĺ–≤–ĺ–ľ—É –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—é —ć—ā–ł—Ö –≤–į–ļ—Ü–ł–Ĺ –ł —Ā–ĺ–Ņ–ĺ—Ā—ā–į–≤–Ľ–Ķ–Ĺ–ł–Ķ –ł—Ö —Ā –≤–į–ļ—Ü–ł–Ĺ–į–ľ–ł ¬ę–°–Ņ—É—ā–Ĺ–ł–ļ¬Ľ.
–í–į–ļ—Ü–ł–Ĺ–į ¬ę–≠–Ņ–ł–í–į–ļ–ö–ĺ—Ä–ĺ–Ĺ–į¬Ľ —Ā—á–ł—ā–į–Ķ—ā—Ā—Ź —Ā–Ņ–Ķ—Ü–ł–į–Ľ–ł—Ā—ā–į–ľ–ł –Ĺ–Ķ –ĺ—á–Ķ–Ĺ—Ć —É–ī–į—á–Ĺ–ĺ–Ļ, –Ņ–ĺ—Ā–ļ–ĺ–Ľ—Ć–ļ—É –ĺ–Ĺ–į –ī–ĺ–≤–ĺ–Ľ—Ć–Ĺ–ĺ —Ā–Ľ–ĺ–∂–Ĺ–į—Ź ‚Äď –Ņ—Ä–ĺ—Č–Ķ –≤–∑—Ź—ā—Ć –į–Ĺ—ā–ł–≥–Ķ–Ĺ–Ĺ—č–Ļ –Ī–Ķ–Ľ–ĺ–ļ (–≤ –ī–į–Ĺ–Ĺ–ĺ–ľ —Ā–Ľ—É—á–į–Ķ S-–Ī–Ķ–Ľ–ĺ–ļ) –ł —Ā–ĺ—Ä–Ī–ł—Ä–ĺ–≤–į—ā—Ć –Ķ–≥–ĺ. –ö—Ä–ĺ–ľ–Ķ —ā–ĺ–≥–ĺ, –ĺ–Ĺ–į —Ā–ĺ–ī–Ķ—Ä–∂–ł—ā —ā–ĺ–Ľ—Ć–ļ–ĺ –ĺ–ī–ł–Ĺ –į–Ĺ—ā–ł–≥–Ķ–Ĺ (–ļ–į–ļ –ł –ľ–†–Ě–ö –ł –Ē–Ě–ö-–≤–į–ļ—Ü–ł–Ĺ—č).
–í–į–ļ—Ü–ł–Ĺ–į ¬ę–ö–ĺ–≤–ł–í–į–ļ¬Ľ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –į–Ĺ–į–Ľ–ĺ–≥–ĺ–ľ –ļ–ł—ā–į–Ļ—Ā–ļ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ—č CoronaVac, —Ä–į—Ā—Ā–ľ–ĺ—ā—Ä–Ķ–Ĺ–Ĺ–ĺ–Ļ –≤—č—ą–Ķ, –ĺ–Ī–Ľ–į–ī–į–Ķ—ā –Ķ–Ķ –Ņ—Ä–Ķ–ł–ľ—É—Č–Ķ—Ā—ā–≤–į–ľ–ł –ł –Ņ—Ä–Ķ–ī–Ņ–ĺ—á—ā–ł—ā–Ķ–Ľ—Ć–Ĺ–Ķ–Ķ, —á–Ķ–ľ ¬ę–≠–Ņ–ł–í–į–ļ–ö–ĺ—Ä–ĺ–Ĺ–į¬Ľ.
–ü–ĺ—ć—ā–ĺ–ľ—É, –Ĺ–į –ĺ—Ā–Ĺ–ĺ–≤–į–Ĺ–ł–ł –≤—Ā–Ķ—Ö –ī–į–Ĺ–Ĺ—č—Ö, –Ņ—Ä–ł–≤–Ķ–ī–Ķ–Ĺ–Ĺ—č—Ö –≤—č—ą–Ķ, —Ü–Ķ–Ľ–Ķ—Ā–ĺ–ĺ–Ī—Ä–į–∑–Ĺ–ĺ –ĺ—ā–ļ–į–∑–į—ā—Ć—Ā—Ź –ĺ—ā –≤–į–ļ—Ü–ł–Ĺ ¬ę–°–Ņ—É—ā–Ĺ–ł–ļ¬Ľ –≤ –Ņ–ĺ–Ľ—Ć–∑—É –≤–į–ļ—Ü–ł–Ĺ—č ¬ę–ö–ĺ–≤–ł–í–į–ļ¬Ľ (–ł–Ľ–ł –ī—Ä—É–≥–ł—Ö –≤–į–ļ—Ü–ł–Ĺ —ā–ĺ–≥–ĺ –∂–Ķ —ā–ł–Ņ–į). –ė —É–≤–Ķ–Ľ–ł—á–ł—ā—Ć —Ā—Ä–ĺ–ļ –Ķ–Ķ –ī–Ķ–Ļ—Ā—ā–≤–ł—Ź –ī–ĺ –ĺ–Ī—č—á–Ĺ—č—Ö –ī–Ľ—Ź –≤–į–ļ—Ü–ł–Ĺ 5 –Ľ–Ķ—ā (–≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ, –Ņ–ĺ—Ā—ā–Ķ–Ņ–Ķ–Ĺ–Ĺ–ĺ, –Ĺ–į–Ņ—Ä–ł–ľ–Ķ—Ä, —Ā–Ĺ–į—á–į–Ľ–į –ī–≤–į –≥–ĺ–ī–į —Ā –Ņ–ĺ—Ā–Ľ–Ķ–ī—É—é—Č–ł–ľ —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł–Ķ–ľ).
-
–ź–Ņ—Ä–ĺ–Ī–į—Ü–ł—Ź –ĺ–ī–ĺ–Ī—Ä–Ķ–Ĺ–Ĺ—č—Ö –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö —Ā—Ä–Ķ–ī—Ā—ā–≤ –ł —Ä–į–∑—Ä–į–Ī–ĺ—ā–ļ–į –Ĺ–ĺ–≤—č—Ö
–°–Ľ–Ķ–ī—É–Ķ—ā –ī–Ķ–Ľ–į—ā—Ć —Ä–į–∑–Ľ–ł—á–ł–Ķ –ľ–Ķ–∂–ī—É —Ā—Ä–Ķ–ī—Ā—ā–≤–į–ľ–ł –ī–Ľ—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł –ł —Ā—Ä–Ķ–ī—Ā—ā–≤–į–ľ–ł –ī–Ľ—Ź —Ā–ł–ľ–Ņ—ā–ĺ–ľ–į—ā–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ, –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–≥–ĺ –≤–ĺ—Ā–Ņ–į–Ľ–Ķ–Ĺ–ł—Ź –Ľ–Ķ–≥–ļ–ł—Ö.
–Ě–į—Ā–ļ–ĺ–Ľ—Ć–ļ–ĺ –ľ–Ĺ–Ķ –ł–∑–≤–Ķ—Ā—ā–Ĺ–ĺ, –≤—Ā–Ķ –Ņ—Ä–ĺ—ā–ł–≤–ĺ–≤–ł—Ä—É—Ā–Ĺ—č–Ķ —Ā—Ä–Ķ–ī—Ā—ā–≤–į –≤ –ľ–ł—Ä–Ķ –ĺ–Ī–Ľ–į–ī–į—é—ā –Ĺ–Ķ –ĺ—á–Ķ–Ĺ—Ć –≤—č—Ā–ĺ–ļ–ĺ–Ļ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć—é.
–ė –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ –≤–į–∂–Ĺ–Ķ–Ķ, —á–Ķ–ľ –Ľ–Ķ—á–Ķ–Ĺ–ł–Ķ —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł, –ļ–ĺ—ā–ĺ—Ä–į—Ź –Ņ—Ä–ł –ĺ—ā—Ā—É—ā—Ā—ā–≤–ł–ł –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ –≤ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–Ķ —Ā–Ľ—É—á–į–Ķ–≤ –Ņ—Ä–ĺ—Ö–ĺ–ī–ł—ā —Ā–į–ľ–į.
–í –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–ľ —Ā–ĺ–ĺ–Ī—Č–Ķ—Ā—ā–≤–Ķ –Ņ–ĺ—Ź–≤–ł–Ľ–ĺ—Ā—Ć –ľ–Ĺ–Ķ–Ĺ–ł–Ķ, —á—ā–ĺ —Ā–ł–ľ–Ņ—ā–ĺ–ľ—č —ā—Ź–∂–Ķ–Ľ–ĺ–≥–ĺ –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–≥–ĺ –≤–ĺ—Ā–Ņ–į–Ľ–Ķ–Ĺ–ł—Ź –Ľ–Ķ–≥–ļ–ł—Ö —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—ā –Ņ–Ĺ–Ķ–≤–ľ–ĺ–Ĺ–ł—ā—É, –į –Ĺ–Ķ –Ņ–Ĺ–Ķ–≤–ľ–ĺ–Ĺ–ł–ł (–ł–∑ –ľ–ĺ–Ķ–Ļ —Ā—ā–į—ā—Ć–ł [4]).
–ü–Ĺ–Ķ–≤–ľ–ĺ–Ĺ–ł—Ź ‚Äď —Ā–Ķ–Ņ—ā–ł—á–Ķ—Ā–ļ–ĺ–Ķ (—ā.–Ķ. –≤—č–∑–≤–į–Ĺ–Ĺ–ĺ–Ķ –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ–Ķ–ľ, –ľ–ł–ļ—Ä–ĺ–ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–ĺ–ľ –ł–Ľ–ł –≤–ł—Ä—É—Ā–ĺ–ľ) –≤–ĺ—Ā–Ņ–į–Ľ–Ķ–Ĺ–ł–Ķ –Ľ–Ķ–≥–ļ–ł—Ö.
–ü–Ĺ–Ķ–≤–ľ–ĺ–Ĺ–ł—ā ‚Äď –į—Ā–Ķ–Ņ—ā–ł—á–Ķ—Ā–ļ–ĺ–Ķ (—ā.–Ķ. –Ĺ–Ķ –≤—č–∑–≤–į–Ĺ–Ĺ–ĺ–Ķ –≤–ĺ–∑–Ī—É–ī–ł—ā–Ķ–Ľ–Ķ–ľ) –≤–ĺ—Ā–Ņ–į–Ľ–Ķ–Ĺ–ł–Ķ –Ľ–Ķ–≥–ļ–ł—Ö.
–ß–į—Č–Ķ –≤—Ā–Ķ–≥–ĺ –Ņ–Ĺ–Ķ–≤–ľ–ĺ–Ĺ–ł—ā –ĺ–Ī—É—Ā–Ľ–ĺ–≤–Ľ–Ķ–Ĺ –į–Ľ–Ľ–Ķ—Ä–≥–ł—á–Ķ—Ā–ļ–ĺ–Ļ –≥–ł–Ņ–Ķ—Ä—á—É–≤—Ā—ā–≤–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ—Ā—ā—Ć—é, –į —ā–į–ļ–∂–Ķ –≤–ĺ–∑–ī–Ķ–Ļ—Ā—ā–≤–ł–Ķ–ľ —Ä–į–∑–Ľ–ł—á–Ĺ—č—Ö —Ö–ł–ľ–ł—á–Ķ—Ā–ļ–ł—Ö –≤–Ķ—Č–Ķ—Ā—ā–≤.
–ė–∑–≤–Ķ—Ā—ā–Ĺ–ĺ, —á—ā–ĺ –≤–ĺ—Ā–Ņ–į–Ľ–Ķ–Ĺ–ł–Ķ –Ľ–Ķ–≥–ļ–ł—Ö (–ĺ–Ī—č—á–Ĺ–ĺ –ł–ľ–Ķ–Ĺ—É–Ķ–ľ–ĺ–Ķ –Ņ–Ĺ–Ķ–≤–ľ–ĺ–Ĺ–ł–Ķ–Ļ)‚Äď –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–į—Ź –Ņ—Ä–ł—á–ł–Ĺ–į —Ā–ľ–Ķ—Ä—ā–Ĺ–ĺ—Ā—ā–ł –ĺ—ā –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į.
–ě—ā—Ā—é–ī–į —Ā–Ľ–Ķ–ī—É–Ķ—ā –≤—č–≤–ĺ–ī ‚Äď —É–Ņ–ĺ—Ä –ī–ĺ–Ľ–∂–Ķ–Ĺ –Ī—č—ā—Ć —Ā–ī–Ķ–Ľ–į–Ĺ –Ĺ–į —Ā—Ä–Ķ–ī—Ā—ā–≤–į –ī–Ľ—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–≥–ĺ –≤–ĺ—Ā–Ņ–į–Ľ–Ķ–Ĺ–ł—Ź –Ľ–Ķ–≥–ļ–ł—Ö, –ļ–ĺ—ā–ĺ—Ä—č–Ķ, –Ņ–ĺ –≤—Ā–Ķ–Ļ –≤–ł–ī–ł–ľ–ĺ—Ā—ā–ł, –ī–ĺ–Ľ–∂–Ĺ—č –Ī—č—ā—Ć –Ņ—Ä–ĺ—ā–ł–≤–ĺ–į–Ľ–Ľ–Ķ—Ä–≥–ł—á–Ķ—Ā–ļ–ł–ľ–ł.
–í –ĺ–Ī–ĺ–ł—Ö —Ā–Ľ—É—á–į—Ź—Ö –Ņ—Ä–Ķ–ī–Ņ–ĺ—á—ā–ł—ā–Ķ–Ľ—Ć–Ĺ–į –į–Ņ—Ä–ĺ–Ī–į—Ü–ł—Ź –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö —Ā—Ä–Ķ–ī—Ā—ā–≤, –ĺ–ī–ĺ–Ī—Ä–Ķ–Ĺ–Ĺ—č—Ö –ī–Ľ—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ī—Ä—É–≥–ł—Ö –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ, —ā.–ļ. –Ĺ–į —Ä–į–∑—Ä–į–Ī–ĺ—ā–ļ—É –Ĺ–ĺ–≤—č—Ö —É–Ļ–ī–Ķ—ā –ī–ĺ–≤–ĺ–Ľ—Ć–Ĺ–ĺ –ľ–Ĺ–ĺ–≥–ĺ –≤—Ä–Ķ–ľ–Ķ–Ĺ–ł.
-
–†–į–∑—Ä–į–Ī–ĺ—ā–ļ–į —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ—č—Ö –ľ–Ķ—ā–ĺ–ī–ł–ļ –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ, —Ā–ĺ—á–Ķ—ā–į—é—Č–ł—Ö –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł–Ķ –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤–Ķ–Ĺ–Ĺ—č—Ö —Ā—Ä–Ķ–ī—Ā—ā–≤ –ł –į–Ņ–Ņ–į—Ä–į—ā–ĺ–≤ –ł—Ā–ļ—É—Ā—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–Ļ –≤–Ķ–Ĺ—ā–ł–Ľ—Ź—Ü–ł–ł –Ľ–Ķ–≥–ļ–ł—Ö
–í–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ, —ā–į–ļ–∂–Ķ –ī—Ä—É–≥–ł—Ö –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ł—Ö –ł–∑–ī–Ķ–Ľ–ł–Ļ, –Ņ—Ä–Ķ–ī–Ĺ–į–∑–Ĺ–į—á–Ķ–Ĺ–Ĺ—č—Ö –ī–Ľ—Ź –ł–Ĺ—ā–Ķ–Ĺ—Ā–ł–≤–Ĺ–ĺ–Ļ —ā–Ķ—Ä–į–Ņ–ł–ł.
-
–†–į–∑—É–ľ–Ĺ–į—Ź –ĺ—Ä–≥–į–Ĺ–ł–∑–į—Ü–ł—Ź –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ–ĺ–Ļ –Ņ–ĺ–ľ–ĺ—Č–ł
–Ě–į–Ņ—Ä–į–≤–Ľ—Ź—ā—Ć –≤ —Ā—ā–į—Ü–ł–ĺ–Ĺ–į—Ä—č —ā–ĺ–Ľ—Ć–ļ–ĺ —ā—Ź–∂–Ķ–Ľ–ĺ –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö.
–í —Ā—É—Č–Ĺ–ĺ—Ā—ā–ł, –Ņ–ĺ –Ņ–Ņ. 3-5 –ĺ—Ā—É—Č–Ķ—Ā—ā–≤–Ľ—Ź—é—ā –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ—č–Ķ –ī–Ķ–Ļ—Ā—ā–≤–ł—Ź. –Ě–ĺ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł—é –ľ–į–Ľ–ĺ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ—č–ľ–ł –≤–į–ļ—Ü–ł–Ĺ–į–ľ–ł, –į —ā–į–ļ–∂–Ķ –Ĺ–Ķ–Ĺ–į–ī–Ķ–∂–Ĺ—č–Ķ –ü–¶–†-—ā–Ķ—Ā—ā—č —ā—Ä–ĺ–≥–į—ā—Ć –Ĺ–Ķ —Ö–ĺ—ā—Ź—ā. –ź –≤–Ķ–ī—Ć –ł–ľ–Ķ–Ĺ–Ĺ–ĺ –Ĺ–į –Ĺ–ł—Ö –Ĺ–į–Ņ—Ä–į–≤–Ľ—Ź—é—ā –ĺ—Ā–Ĺ–ĺ–≤–Ĺ—č–Ķ —Ā–ł–Ľ—č –ł —Ā—Ä–Ķ–ī—Ā—ā–≤–į –≤ —É—Č–Ķ—Ä–Ī —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ–ľ—É –Ľ–Ķ—á–Ķ–Ĺ–ł—é.
–£–Ī–Ķ–∂–ī–Ķ–Ĺ, —á—ā–ĺ –≤–Ľ–į—Ā—ā–ł –∑–Ĺ–į—é—ā –ĺ –Ĺ–Ķ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł
–Ē–ĺ–Ľ–∂–Ĺ—č –∑–Ĺ–į—ā—Ć –ĺ—Ä–≥–į–Ĺ—č –∑–ī—Ä–į–≤–ĺ–ĺ—Ö—Ä–į–Ĺ–Ķ–Ĺ–ł—Ź —Ā—ā—Ä–į–Ĺ, –≤–Ķ–ī—É—Č–ł–Ķ –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ—É—é —Ā—ā–į—ā–ł—Ā—ā–ł–ļ—É, –ł –í–ě–ó, —Ā—É–ľ–ľ–ł—Ä—É—é—Č–į—Ź —ć—ā—É –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł—é.
–Ě–Ķ–ī–į—Ä–ĺ–ľ –≤ –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–Ķ–Ķ –≤—Ä–Ķ–ľ—Ź –ľ–Ķ–ī—á–ł–Ĺ–ĺ–≤–Ĺ–ł–ļ–ł —Ä–į–∑–Ĺ—č—Ö —É—Ä–ĺ–≤–Ĺ–Ķ–Ļ —Ā—ā–į–Ľ–ł –≤—č—Ā—ā—É–Ņ–į—ā—Ć —Ā –∑–į—Ź–≤–Ľ–Ķ–Ĺ–ł—Ź–ľ–ł, —á—ā–ĺ –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ķ —ā–į–ļ–∂–Ķ –ī–ĺ–Ľ–∂–Ĺ—č –Ņ—Ä–Ķ–ī–ĺ—Ö—Ä–į–Ĺ—Ź—ā—Ć—Ā—Ź –ĺ—ā –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–Ķ–Ļ.
–Ē–ĺ–Ľ–∂–Ĺ—č –∑–Ĺ–į—ā—Ć —Ā–Ņ–Ķ—Ü—Ā–Ľ—É–∂–Ī—č, –Ņ–ĺ –ļ—Ä–į–Ļ–Ĺ–Ķ –ľ–Ķ—Ä–Ķ, –≤–Ķ–ī—É—Č–ł—Ö —Ā—ā—Ä–į–Ĺ, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –ĺ–Ī—Ź–∑–į–Ĺ—č –į–Ĺ–į–Ľ–ł–∑–ł—Ä–ĺ–≤–į—ā—Ć —ć—ā—É –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł—é.
–Ē–ĺ–Ľ–∂–Ĺ—č –∑–Ĺ–į—ā—Ć —Ä—É–ļ–ĺ–≤–ĺ–ī–ł—ā–Ķ–Ľ–ł —Ā—ā—Ä–į–Ĺ, —Ö–ĺ—ā—Ź, –≤–ĺ–∑–ľ–ĺ–∂–Ĺ–ĺ, –ł –Ĺ–Ķ –≤—Ā–Ķ—Ö, –ļ–ĺ—ā–ĺ—Ä—č–ľ –ī–ĺ–Ľ–∂–Ĺ—č –ī–ĺ–ļ–Ľ–į–ī—č–≤–į—ā—Ć —ć—ā—É –ł–Ĺ—Ą–ĺ—Ä–ľ–į—Ü–ł—é.
–ė —ā–į–ļ–∂–Ķ –ī–ĺ–Ľ–∂–Ĺ—č –∑–Ĺ–į—ā—Ć –ļ—Ä—É–Ņ–Ĺ—č–Ķ —Ą–į—Ä–ľ–į—Ü–Ķ–≤—ā–ł—á–Ķ—Ā–ļ–ł–Ķ –ļ–ĺ–ľ–Ņ–į–Ĺ–ł–ł (Big Pharma) ‚Äď –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī–ł—ā–Ķ–Ľ–ł –≤–į–ļ—Ü–ł–Ĺ, –ļ–ĺ—ā–ĺ—Ä—č–Ķ –≤–Ķ–ī—É—ā —Ā–≤–ĺ—é —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ—É—é –ľ–Ķ–ī–ł—Ü–ł–Ĺ—Ā–ļ—É—é —Ā—ā–į—ā–ł—Ā—ā–ł–ļ—É.
–Ě–ĺ –≤—Ā–Ķ –Ĺ–Ķ —Ö–ĺ—ā—Ź—ā –Ņ—Ä–ł–∑–Ĺ–į–≤–į—ā—Ć—Ā—Ź. –í–Ķ–ī—Ć –Ņ—Ä–ł–∑–Ĺ–į—ā—Ć—Ā—Ź –≤ –Ĺ–Ķ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł ‚Äď —ć—ā–ĺ —ā–į–ļ–∂–Ķ –Ņ—Ä–ł–∑–Ĺ–į—ā—Ć—Ā—Ź, —á—ā–ĺ –ĺ–≥—Ä–ĺ–ľ–Ĺ—č–Ķ –ī–Ķ–Ĺ—Ć–≥–ł –≤—č–Ī—Ä–ĺ—ą–Ķ–Ĺ—č –Ķ—Ā–Ľ–ł –Ĺ–Ķ —Ā–ĺ–≤—Ā–Ķ–ľ –≤–Ņ—É—Ā—ā—É—é, —ā–ĺ —Ā –≤–Ķ—Ā—Ć–ľ–į –Ĺ–ł–∑–ļ–ĺ–Ļ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć—é. –Ę–ĺ—á–Ĺ–Ķ–Ķ, –Ĺ–Ķ –≤—č–Ī—Ä–ĺ—ą–Ķ–Ĺ—č, –į –Ņ–Ķ—Ä–Ķ–Ľ–ĺ–∂–Ķ–Ĺ—č –≤ –ļ–į—Ä–ľ–į–Ĺ—č –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī–ł—ā–Ķ–Ľ–Ķ–Ļ –≤–į–ļ—Ü–ł–Ĺ –ł –į—Ą—Ą–ł–Ľ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č—Ö —Ā –Ĺ–ł–ľ–ł —Ā—ā—Ä—É–ļ—ā—É—Ä –ł –Ľ–ł—Ü.
–ě –∂–į–ī–Ĺ–ĺ—Ā—ā–ł
–ė–∑–Ĺ–į—á–į–Ľ—Ć–Ĺ–ĺ —Ź –Ņ–ĺ–Ľ–į–≥–į–Ľ, —á—ā–ĺ –ł—Ā—ā–Ķ—Ä–ł—Ź –≤–ĺ–ļ—Ä—É–≥ ¬ę–ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–Ĺ–ĺ–Ļ –Ņ–į–Ĺ–ī–Ķ–ľ–ł–ł¬Ľ —Ź–≤–Ľ—Ź–Ķ—ā—Ā—Ź –ī–Ľ—Ź –≥–Ľ–ĺ–Ī–į–Ľ–ł—Ā—ā–ĺ–≤-–Ľ–ł–Ī–Ķ—Ä–į–Ľ–ĺ–≤ –Ņ—Ä–ł–ļ—Ä—č—ā–ł–Ķ–ľ –ľ–ł—Ä–ĺ–≤–ĺ–≥–ĺ —Ą–ł–Ĺ–į–Ĺ—Ā–ĺ–≤–ĺ–≥–ĺ –ļ—Ä–ł–∑–ł—Ā–į –ł —Ā—Ä–Ķ–ī—Ā—ā–≤–ĺ–ľ –Ņ–ĺ–ī–į–≤–Ľ–Ķ–Ĺ–ł—Ź –Ņ—Ä–ĺ—ā–Ķ—Ā—ā–ĺ–≤.
–•–ĺ—ā—Ź —ć—ā–į –∑–į–ī–į—á–į –ī–ĺ–Ľ–∂–Ĺ–į –ĺ—Ā—ā–į–≤–į—ā—Ć—Ā—Ź –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–ĺ–Ļ, —Ā–ĺ–∑–ī–į–Ķ—ā—Ā—Ź –ĺ—Č—É—Č–Ķ–Ĺ–ł–Ķ, —á—ā–ĺ –Ĺ–į –Ņ–Ķ—Ä–≤–ĺ–Ķ –ľ–Ķ—Ā—ā–ĺ —Ā–Ķ–Ļ—á–į—Ā –≤—č—ą–Ľ–ĺ –ĺ–Ī–ĺ–≥–į—Č–Ķ–Ĺ–ł–Ķ –ļ—Ä—É–Ņ–Ĺ—č—Ö –ľ–ł—Ä–ĺ–≤—č—Ö —Ą–į—Ä–ľ–į—Ü–Ķ–≤—ā–ł—á–Ķ—Ā–ļ–ł—Ö –ļ–ĺ–ľ–Ņ–į–Ĺ–ł–Ļ, –ļ–ĺ—ā–ĺ—Ä—č–Ķ —Ā–≤—Ź–∑–į–Ĺ—č —Ā –≥–Ľ–ĺ–Ī–į–Ľ—Ć–Ĺ—č–ľ —Ą–ł–Ĺ–į–Ĺ—Ā–ĺ–≤—č–ľ –ļ–į–Ņ–ł—ā–į–Ľ–ĺ–ľ.
–£–≤–Ķ—Ä–Ķ–Ĺ, —á—ā–ĺ –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–į—Ź –Ņ—Ä–ł—á–ł–Ĺ–į –Ņ—Ä–ĺ–ī–ĺ–Ľ–∂–į—é—Č–Ķ–≥–ĺ—Ā—Ź –ľ–į—Ā—Ā–ĺ–≤–ĺ–≥–ĺ –Ņ—Ä–ł–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –ľ–į–Ľ–ĺ—ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ—č—Ö –≤–į–ļ—Ü–ł–Ĺ ‚Äď –∂–į–ī–Ĺ–ĺ—Ā—ā—Ć. –Ę–ĺ –∂–Ķ –ĺ—ā–Ĺ–ĺ—Ā–ł—ā—Ā—Ź –ł –ļ –Ĺ–Ķ–Ĺ–į–ī–Ķ–∂–Ĺ—č–ľ –ü–¶–†-—ā–Ķ—Ā—ā–į–ľ.
–ü–ĺ –ī–į–Ĺ–Ĺ—č–ľ —Ā–į–Ļ—ā–į¬†GOGOV –°—ā–į—ā–ł—Ā—ā–ł–ļ–į –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ĺ—ā –ļ–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā–į¬†–≤ –ľ–ł—Ä–Ķ (–Ĺ–į –ľ–ĺ–ľ–Ķ–Ĺ—ā –Ĺ–į–Ņ–ł—Ā–į–Ĺ–ł—Ź –ī–į–Ĺ–Ĺ–ĺ–Ļ —Ā—ā–į—ā—Ć–ł) —É–∂–Ķ –≤–ļ–ĺ–Ľ–ĺ—ā–ĺ –Ī–ĺ–Ľ–Ķ–Ķ 9 –ľ–Ľ—Ä–ī. –ī–ĺ–∑ –≤–į–ļ—Ü–ł–Ĺ. –ü—Ä–Ķ–ī—Ā—ā–į–≤–Ľ—Ź–Ķ—ā–Ķ, –ļ–į–ļ–ł–Ķ —ć—ā–ĺ –ī–Ķ–Ĺ—Ć–≥–ł?
–¶–Ķ–Ĺ–į –≤–į–ļ—Ü–ł–Ĺ—č Vaxzevria (AstraZeneca) (—Ā–į–ľ–ĺ–Ļ –ī–Ķ—ą–Ķ–≤–ĺ–Ļ) ‚Äď 3-4 –ī–ĺ–Ľ–Ľ–į—Ä–į –°–®–ź –∑–į –ī–ĺ–∑—É, –ł–Ľ–ł 6-8 –ī–ĺ–Ľ–Ľ–į—Ä–ĺ–≤ –°–®–ź –∑–į –ī–≤–Ķ –ī–ĺ–∑—č.
–í –°–®–ź –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ –ī–≤—É–ľ—Ź –ī–ĺ–∑–į–ľ–ł –≤–į–ļ—Ü–ł–Ĺ—č Comirnaty (Pfizer) –ĺ–Ī—Ö–ĺ–ī–ł—ā—Ā—Ź –≤ 39 –ī–ĺ–Ľ–Ľ–į—Ä–ĺ–≤ –°–®–ź. –í –ī—Ä—É–≥–ł—Ö —Ā—ā—Ä–į–Ĺ–į—Ö —ć—ā–į —Ā—ā–ĺ–ł–ľ–ĺ—Ā—ā—Ć –ľ–ĺ–∂–Ķ—ā –Ī—č—ā—Ć –ľ–Ķ–Ĺ—Ć—ą–Ķ.
–ü—Ä–Ķ–ī–Ķ–Ľ—Ć–Ĺ–į—Ź –ĺ—ā–Ņ—É—Ā–ļ–Ĺ–į—Ź —Ü–Ķ–Ĺ–į (–Ī–Ķ–∑ –Ě–Ē–°) 1 –ī–ĺ–∑—č –ļ–ĺ–ľ–Ņ–ĺ–Ĺ–Ķ–Ĺ—ā–į I + 1 –ī–ĺ–∑—č –ļ–ĺ–ľ–Ņ–ĺ–Ĺ–Ķ–Ĺ—ā–į II –≤–į–ļ—Ü–ł–Ĺ—č ¬ę–ď–į–ľ-–ö–ě–í–ė–Ē-–í–į–ļ¬Ľ (—Ä–į—Ā—ā–≤–ĺ—Ä, ¬ę –°–Ņ—É—ā–Ĺ–ł–ļ V¬Ľ) ‚Äď 866,81 —Ä—É–Ī. (—ā.–Ķ. –ĺ–ļ–ĺ–Ľ–ĺ 12 –ī–ĺ–Ľ–Ľ–į—Ä–ĺ–≤ –°–®–ź).
–Ě–Ķ–≤–į–∂–Ĺ–ĺ, —á—ā–ĺ —Ā–į–ľ–ł –≤–į–ļ—Ü–ł–Ĺ–ł—Ä—É–Ķ–ľ—č–Ķ –Ĺ–Ķ –Ņ–Ľ–į—ā—Ź—ā –Ņ—Ä–ł –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł ‚Äď –ĺ–Ņ–Ľ–į—á–ł–≤–į—é—ā –≥–ĺ—Ā—É–ī–į—Ä—Ā—ā–≤–į –ł–∑ —Ā—Ä–Ķ–ī—Ā—ā–≤ –Ĺ–į–Ľ–ĺ–≥–ĺ–Ņ–Ľ–į—ā–Ķ–Ľ—Ć—Č–ł–ļ–ĺ–≤, —ā.–Ķ. –≤—Ā–Ķ —Ä–į–≤–Ĺ–ĺ –ł–∑ –ļ–į—Ä–ľ–į–Ĺ–į –Ņ—Ä–ĺ—Ā—ā—č—Ö –Ľ—é–ī–Ķ–Ļ.
–Ē–Ľ—Ź —Ą–į—Ä–ľ–į—Ü–Ķ–≤—ā–ł—á–Ķ—Ā–ļ–ł—Ö –ļ–ĺ–ľ–Ņ–į–Ĺ–ł–Ļ –≥–ĺ—Ä–į–∑–ī–ĺ –Ī–ĺ–Ľ–Ķ–Ķ –≤—č–≥–ĺ–ī–Ĺ–ĺ –Ņ—Ä–ĺ–ł–∑–≤–ĺ–ī–ł—ā—Ć –ł –≤–ļ–į–Ľ—č–≤–į—ā—Ć –≤—Ā–Ķ–ľ –Ņ–ĺ–ī—Ä—Ź–ī –ĺ–≥—Ä–ĺ–ľ–Ĺ–ĺ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –≤–į–ļ—Ü–ł–Ĺ, –ī–į –Ķ—Č–Ķ –ī–≤–į —Ä–į–∑–į –≤ –≥–ĺ–ī, —á–Ķ–ľ –≤—č–Ņ—É—Ā–ļ–į—ā—Ć –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ĺ–Ķ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –Ľ–Ķ–ļ–į—Ä—Ā—ā–≤ –ī–Ľ—Ź –Ľ–Ķ—á–Ķ–Ĺ–ł—Ź –ĺ—ā–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ—Ć–Ĺ–ĺ –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ĺ–≥–ĺ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į —Ā–Ķ—Ä—Ć–Ķ–∑–Ĺ—č—Ö –ĺ—Ā–Ľ–ĺ–∂–Ĺ–Ķ–Ĺ–ł–Ļ.
–ü—Ä–ł —ć—ā–ĺ–ľ –ł –Ņ–ĺ—Ā–Ľ–Ķ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ľ–Ĺ–ĺ–≥–ł–Ķ —Ā–Ķ—Ä—Ć–Ķ–∑–Ĺ–ĺ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į—é—ā –ł –ł—Ö –≤—Ā–Ķ —Ä–į–≤–Ĺ–ĺ –Ņ—Ä–ł—Ö–ĺ–ī–ł—ā—Ā—Ź –Ľ–Ķ—á–ł—ā—Ć.
–í–ľ–Ķ—Ā—ā–ĺ –∑–į–ļ–Ľ—é—á–Ķ–Ĺ–ł—Ź
–ė—Ā—Ö–ĺ–ī—Ź –ł–∑ –≤—Ā–Ķ–≥–ĺ –≤—č—ą–Ķ–ł–∑–Ľ–ĺ–∂–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ, —Ź –≥–ĺ—ā–ĺ–≤ –Ī—É–ī—É –≤–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć—Ā—Ź –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ–ĺ–Ļ –ł–Ĺ–į–ļ—ā–ł–≤–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–ĺ–Ļ ¬ę–ö–ĺ–≤–ł–í–į–ļ¬Ľ –ł–Ľ–ł –į–Ĺ–į–Ľ–ĺ–≥–ł—á–Ĺ–ĺ–Ļ, –ļ–ĺ–≥–ī–į —Ā—Ä–ĺ–ļ –ī–Ķ–Ļ—Ā—ā–≤–ł—Ź —ā–į–ļ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ—č –Ī—É–ī–Ķ—ā —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź—ā—Ć —Ö–ĺ—ā—Ź –Ī—č –ī–≤–į –≥–ĺ–ī–į.
–ü—Ä–ł —ć—ā–ĺ–ľ —Ź –Ņ–ĺ–Ľ–į–≥–į—é, —á—ā–ĺ —ć–Ņ–ł–ī–Ķ–ľ–ł—Ź –≤ –†–ĺ—Ā—Ā–ł–ł –ł –ľ–ł—Ä–Ķ –Ķ—Ā—ā–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ –∑–į–ļ–ĺ–Ĺ—á–ł—ā—Ā—Ź –≤ 2022 –≥. –≤ –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–ĺ–ľ –∑–į —Ā—á–Ķ—ā –Ņ—Ä–ł–ĺ–Ī—Ä–Ķ—ā–Ķ–Ĺ–ł—Ź –Ĺ–į—Ā–Ķ–Ľ–Ķ–Ĺ–ł–Ķ–ľ –Ķ—Ā—ā–Ķ—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā–į (–Ņ–ĺ—Ā–Ľ–Ķ –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł—Ź, –≤–ļ–Ľ—é—á–į—Ź –ļ–į–ļ –Ņ–Ķ—Ä–Ķ–Ī–ĺ–Ľ–Ķ–≤—ą–ł—Ö, —ā–į–ļ –ł –Ī–Ķ—Ā—Ā–ł–ľ–Ņ—ā–ĺ–ľ–Ĺ—č—Ö –≤–ł—Ä—É—Ā–ĺ–Ĺ–ĺ—Ā–ł—ā–Ķ–Ľ–Ķ–Ļ). –í–į–ļ—Ü–ł–Ĺ–į—Ü–ł—Ź –Ņ—Ä–ł —ć—ā–ĺ–ľ –Ī—É–ī–Ķ—ā –ł–≥—Ä–į—ā—Ć –≤—ā–ĺ—Ä–ĺ—Ā—ā–Ķ–Ņ–Ķ–Ĺ–Ĺ—É—é —Ä–ĺ–Ľ—Ć.
–í —ā–į–ļ–ĺ–ľ —Ā–Ľ—É—á–į–Ķ –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ–ĺ—Ā—ā—Ć –≤ –≤–į–ļ—Ü–ł–Ĺ–į—Ü–ł–ł –ĺ—ā–Ņ–į–ī–Ķ—ā —Ä–į–Ĺ—Ć—ą–Ķ, —á–Ķ–ľ –Ī—É–ī—É—ā –≤—č–Ņ–ĺ–Ľ–Ĺ–Ķ–Ĺ—č —É–ļ–į–∑–į–Ĺ–Ĺ—č–Ķ –ľ–Ĺ–ĺ—é —ā—Ä–Ķ–Ī–ĺ–≤–į–Ĺ–ł—Ź –ļ –Ĺ–ĺ—Ä–ľ–į–Ľ—Ć–Ĺ–ĺ–Ļ –≤–į–ļ—Ü–ł–Ĺ–Ķ.
–ú–ł—Ö–į–ł–Ľ –Į—Ö–ļ–ł–Ĺ–ī
–Ě–ĺ–≤–ĺ—Ā—ā–ł –Ņ–ĺ —ā–Ķ–ľ–Ķ:
[1]¬†–í–į–ļ—Ü–ł–Ĺ–ł—Ä–ĺ–≤–į—ā—Ć—Ā—Ź —É–∂–Ķ –Ņ–ĺ–∑–ī–Ĺ–ĺ
[2]¬†–ö–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā ‚Äď —Ā—ā–ĺ–Ļ–ļ–ł–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā
[3]¬†–ö–ĺ—Ä–ĺ–Ĺ–į–≤–ł—Ä—É—Ā ‚Äď –ļ–ĺ–Ľ–Ľ–Ķ–ļ—ā–ł–≤–Ĺ—č–Ļ –ł–ľ–ľ—É–Ĺ–ł—ā–Ķ—ā
–ė—Ā—ā–ĺ—á–Ĺ–ł–ļ:¬†http://alter-pnz.ru/koronavirus-vakcinacija-neeffektivna-vo-vsem-mire/





